Hans-Holger Jend
Die Lunge -
handheld!
- Eine Sammlung von 1111
Röntgenzeichen und Differentialdiagnosen bei 205
Lungenkrankheiten mit ca. 130
Röntgenbildern
-
-
- Vor
Gebrauch lesen
- Kopieranleitung
-
- Fehlbildungen
- Thoraxverletzungen
- Intensivpflegeröntgen
- Minderbelüftungen
- Lungenentzündungen
- Tuberkulose
- AIDS:
Lungenkrankheiten
- Lungentumoren
- COPD
- Chron.-obstr. Lungenkrankheiten
- Fibrosierende
Krankheiten
- Krankheiten
des Mediastinums
- Pleurakrankheiten
- Zwerchfellkrankheiten
- Herz-
und Gefäßkrankheiten
- Substanzen,
die Krankheiten induzieren
Chemisch
induzierte Krankheiten
- DD
intrapulmonale Verkalkungen
-
- Index: verwenden Sie die
Suchfunktion Ihres Handheld!
Fehlbildungen
der Lunge
- bronchogene
Zyste
- kongenitale
Bronchusatresie
- Lungendysplasie
(Swyer-James-Syndrom)
- Lungenzysten
- a.-v.-Malformationen
- Lungensequester
- Hypogenetisches
Lungensyndrom (Scimitarsyndrom)
-
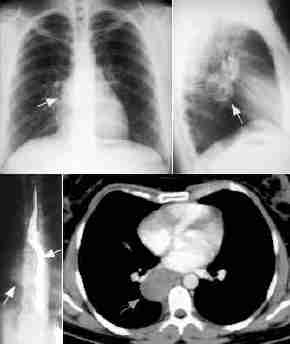
- bronchogene Zyste,
Thoraxbild:
- karinanahe oder im hinteren
Mediastinum
- rund, scharf begrenzt
- evtl.
Luft-Flüssigkeitsspiegel
- evtl.
Ösophaguskompression
- Computertomographie:
- evtl. Verbindung zur Trachea oder
intraösophageal
- Dichte wasseräquivalent
(50%) oder erhöht
- bei erhöhter Dichte
Kontrastmittelbolus zur Differenzierung von solidem Tumorgewebe
notwendig
|
DD:
malignes Lymphom:
polynodulär, nicht zystisch
Bronchialkarzinom:
dickwandige Einschmelzung, mediastinale/hiläre
LK
Neurinom:
nicht
zystisch
|
- bronchogene
Zyste
kongenitale
Bronchusatresie, Thoraxbild:
- verminderte
Gefäßzeichnung
- segmentale emphysematöse
Überblähung
- charakteristisch ist eine
fingerartige Verdichtung (Mukozele) von lateral zum Hilus
zeigend
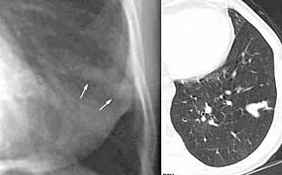
- Mukozele bei
Bronchusatresie
Lungendysplasie
(Swyer-James-McLeod-Syndrom),
Thoraxbild:
- einseitig helle Lunge
- einseitig rarifizierte
Gefäßmuster (DD embolischer
Verschluß)
- einseitig hypoplastischer
Hilus
- air trapping bei Exspiration:
exspiratorisch keine Dichteänderung , wegen obliterativer
Bronciolitis. DD: kein air trapping bei einseitig heller Lunge
durch Embolie oder
- hypoplastischen
Pulmonalarterien.
- verminderte Bronchuszeichnung ab
4.-5. Bronchusgeneration
- manchmal geringe
Bronchiektasen
- paradoxe
Zwerchfellbewegung
- Mediastinalverlagerung zur
gesunden Seite
- Szintigramm:
- verminderte Nuklidbelegung im
Perfusionsszintigramm und im Ventilationsszintigramm
- Lungenzysten,
Thoraxbild:
- homogene Aufhellung mit zartem
Ringschatten oder
- homogene rundherdartige
Struktur
- manchmal
Flüssigkeitsspiegel
- im CT luftäquivalente,
wasseräquivalente, oder (bei Infektion des Zysteninhaltes)
-
- erhöhte
Dichtewerte
- Thoraxbild bei
Spannungszyste:
- umgebendes Parenchym
verdichtet
- Mediastinalverlagerung zur
gesunden Seite
- gleichseitiger
Zwerchfelltiefstand
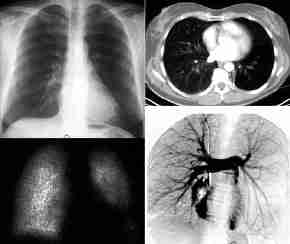
- Swyer-James-McLeod-Syndrom
a.-v.-Malformationen,
Thoraxbild:
- 1-4 cm große Rundherde in
den Unterfeldern.
- Gelegentlich sind dilatierte zu-
und abführende Gefäße erkennbar.
- Computertomographie:
- in Spiraltechnik und mit
Kontrastmittelbolus bei großen Herden Darstellung der
Perfusion und der beteiligten Gefäße.
- Pulmonalisangiographie:
- erweitertes zu- und
abführendes Gefäß.
|
DD:
Karzinoid: im CT
kräftige KM-Aufnahme, keine zu- und abführenden
Gefäße
Metastasen:
manchmal kleines
zuführendes Gefäß, keine weite
Drainagevene
solitärer
Lungenrundherd: keine
zu- und abführenden Gefäße
|
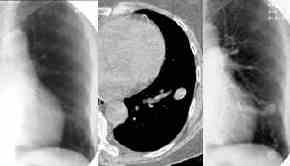
- a.-v.-Malformation
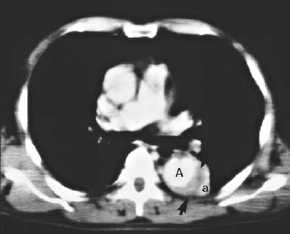
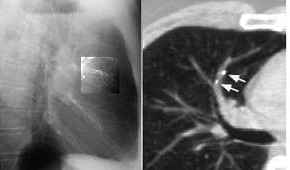
Lungensequester,
Thoraxbild:
- homogene Verdichtung mit
unregelmäßigen, z.T.
lobuliertenAußenkonturen
- mitunter
Lufteinschlüsse
- Kavitationen sind häufig,
1/3 enthalten Flüssigkeitsspiegel = Verbindung zum
Tracheobronchialsystem
- Computertomographie:
- homogene / heterogene (zystische)
weichteildichte Raumforderung in typischer
Lokalisation
- die bronchovaskulären
Strukturen der angrenzenden Lunge sind verlagert
- Emphysem der angrenzenden Lunge
(air -trapping)
- die Pleura ist
verdickt
- in 5 %
Pleuraerguß
- in 80 % kann unter KM - Gabe das
versorgende Gefäß dargestellt werden
- Magnetresonanztomographie:
- sichere Darstellung der
versorgenden Arterie, bzw. der drainierenden Vene
- Darstellung von Zysten,
Einblutungen, Mukus, Flüssigkeit
- Angiographie:
- Beweis der
Gefäßversorgung sowie sichere Differenzierung des
venösen Abstromes (Differenzierung: intralobäre,
extralobäre Sequestration)
- Nachweis sämtlicher
versorgenden Arterien zur Vermeidung einer versehentlichen
intraoperativen Gefäßverletzung
|
DD:
Neurogener Tumor: keine
typischen Gefäße.
Pleuratumor:
keine typischen Gefäße
Bronchialkarzinom:
keine typischen
Gefäße
Pneumonie:
reagiert auf Antibiose,
keine typischen Gefäße
Abszess:
keine typischen
Gefäße
|
- Lungensequester
Hypogenetisches
Lungensyndrom (Scimitarsyndrom)
Thoraxverletzungen
- Aortenruptur
- Rippenfrakturen
- Lungenkontusion
- ARDS
- Traumatisches
interstitielles Emphysem
- Pneumothorax
- Spannungspneumothorax
- Mediastinalemphysem
- Pneumoperikard
- mediastinale
Blutung
- Traumatische
Zwerchfellhernie
- Fremdkörper
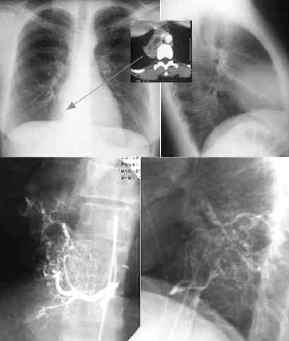
Aortenruptur,
Thoraxbild:
- Mediastinalbreite in Höhe
des Aortenknopfes mehr als 8cm
- Mediastinalbreite : Thoraxbreite
>0,25
- unscharfe, irreguläre
Aortenkontur
- Hämatomausbreitung in die
rechte oder linke Lungenspitze oder extrapleural ("apical
cap")
- Verdichtung im aortopulmonalen
Fenster
- Trachealkompression und
-verlagerung nach rechts
- Verlagerung des linken
Hauptbronchus nach kaudomedial und ventral
- Verlagerung des Ösophagus
(Magensonde) nach rechts
- rasch zunehmender
Hämatothorax ohne Hinweis auf Rippenfrakturen
- Frakturen der 1. und 2.
Rippe
- Aufweitung der paraspinalen
Linien
- Verbreiterung des rechten
paratrachealen Bandes über 5mm
Computertomographie:
- eine Verlegung des
Aortenlumens
- die losgelöste Intima
(flottierendes Intimasegel)
- die Größe des falschen
Aneurysmas
- die Ausbreitung des Blutes ins
Mediastinum (Mediastinalhämatom)
- eine evtl. Herzbeuteltamponade
bei rupturierter A. ascendens (dann kein
Mediastinalhämatom)
- das Alter der Blutung (frisches
Blut hat eine Dichte von 60-80 HE)
- nach Kontrastmittelbolus
austretendes Kontrastblut.
- Aortendissektion
-
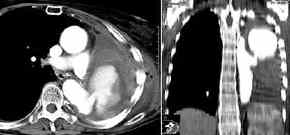
- Aortenruptur
-
Rippenfrakturen,
therapeutisch wichtig sind im Thoraxbild:
- Pleuraerguß ~
Hämatothorax
- Pneumothorax
- Serienfraktur (>2
Rippen)
- Stückfrakturen
(Thoraxinstabilität)
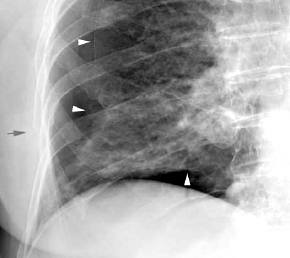
- Rippenfrakturen mit
Pneumothorax
Lungenkontusion,
Thoraxbild:
- unscharfe große
Fleckschatten
- umschriebene dünnwandige
Höhlen, evtl. mit Flüssigkeitsspiegel
- Atelektase
- Pneumothorax
- Ergüsse
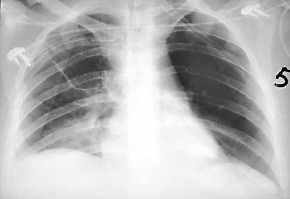
- Lungenkontusion
rechts basal
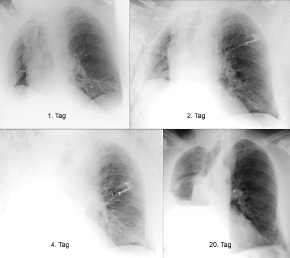
ARDS,
Thoraxbild:
Stadium I (1.
Tag):
|
DD:
kardiale Dekompensation mit Ödem:
Manschetten-Zeichen, Kerley-Linien, periphere Lage,
Blutumverteilung, vergrößerte, unscharfe Hili,
Erguß, Herzvergrößerung
Pneumonie:
Klinik
Aspiration:
Anamnese
|
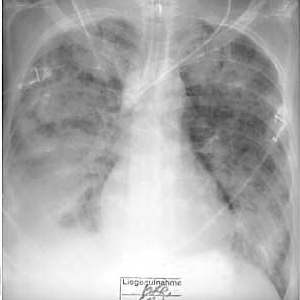
- ARDS
Traumatisches
interstitielles Emphysem, Thoraxbild:
- atypische
Aufhellungen
- Luft entlang den Septen mit
streifig-netzigen "Emphysemmuster"
- im CT Luftansammlungen
radiär angeordnet
- sie haben keine
Verästelungen (DD Bronchien)
- manchmal Lufthalo um den
Gefäßquerschnitt
- bevorzugte Lokalisation
anteromedial und diaphragmal
Pneumothorax,
Thoraxbild:
- dichte Haarlinie markiert die von
der Thoraxwand distanzierte Lunge.
- Im Zwischenraum besteht
erhöhte Transparenz, Lungenstruktur fehlt
- auf Liegeaufnahmen ist ein
postoperativer Pneuspalt durch Flüssigkeit (Seropneu) oft
transparenzgemindert. Auf Stehaufnahme würde man Spiegel
sehen.
- umschriebene
Transparenzerhöhung, oft im Unterfeld
- Konturverstärkung von
Herzrand, Gefäßen oder Zwerchfell

- Rippenfrakturen mit
Pneumothorax
Spannungspneumothorax,
Thoraxbild:
- die Abflachung der
Zwerchfellkuppel der gleichen Seite zeigen einen Überdruck im
Thoraxraum an:Spannungspneumothorax. Verlagerung des Mediastinum
von der erkrankten Seite weg geschieht auch ohne erhöhten
Druck allein durch fehlenden Zug der kollabierten Lunge und ist
kein Zeichen eines Spannungspneumothorax. Die Verlagerung kann
aber durch Gefäßabschnürung und Herzkompression zu
schweren Kreislaufstörungen führen.
|
DD:
Hautfalte, Skapula: Keine
Haarlinie sondern flächige Dichteanhebung, oft auch
lateral des Dichtesprungs gelegen
Bulla:
Keine Verlagerung bei
Positionswechsel des Patienten, Keine Haarlinie
|
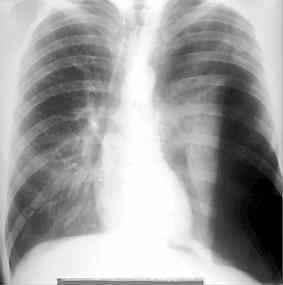
- Spannungspneumothorax
Mediastinalemphysem,
Thoraxbild:
- Mediastinalverbreiterung
- Transparenzerhöhung entlang
den mediastinalen Strukturen durch Abhebung der mediastinalen
Pleura
- seitenüberschreitend (DD
Pneumothorax)
- evtl. Ausbreitung nach zervikal
(Weichteilemphysem) oder retroperitoneal
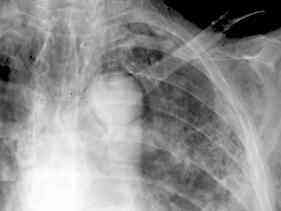
- Mediastinalemphysem
Pneumoperikard,
Thoraxbild:
- Luftstreifen am
Herzrand
- Luft im Perikardbeutel steigt
meist auf zu den Wurzeln der großen mediastinalen
Gefäße (Luft an der Herzbasis entspricht eher einem
Mediastinal- als einem Perikardemphysem)
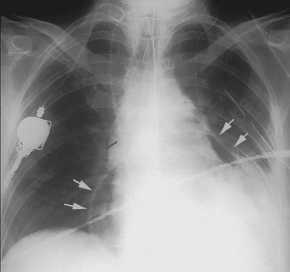
- Pneumoperikard
mediastinale
Blutung, Thoraxbild:
- Verlagerung einer Magensonde nach
rechts vom Dornfortsatz des 4. BWK
- Absenkung des linken
Hauptbronchus mehr als 40 Grad unter die Horizontale
- Verlagerung der Trachea nach
rechts vom Dornfortsatz des 4. BWK
- Obliteration der Kontur der
absteigenden Aorta
- unscharfer
Aortenbogen
- Verschattung der linken
Lungenspitze ("apikal capping")
- nicht abgrenzbares
aortopulmonales Fenster
- Verbreiterung der linken
paraspinalen Linie über 5 mm
- Verbreiterung der rechten
paraspinalen Linie
- Verdickter rechter
Paratrachealstreifen
- linksseitiger
Hämatothorax
- Frakturen der oberen
Rippen
- Mediastinalverbreiterung, im
Verlauf oder > 8 cm (unzuverlässig)
- Pneumothorax
Traumatische
Zwerchfellhernie, Thoraxbild:
- links ist die Diagnose meist
einfach durch kontrastierbare Magendarmteile im Thorax
- aufgeweitete intrathorakale
Darmschlinge kann Zwerchfell vortäuschen: nach Haustren
suchen!
- sanduhrartige
Darmeinschnürung
- intrathorakaler
Spiegel
- rechts kaum von
Zwerchfellhochstand zu unterscheiden wenn nicht Darm
durchtritt
- herniierte Leber hat manchmal
pilzartiges Aussehen
|
DD:
Zwerchfellparese: paradoxe
Beweglichkeit unter DL
Hepatomegalie:
Kein Pilzzeichen der
Leber
subpulmonaler
Erguß: Kein
Darm erkennbar
paraösophageale
Magenhernie: Ruptur
am Hiatus ösophageus ist selten
subphrenischer
Abszess: Zwerchfell
deutlich vom Darm getrennt.
|
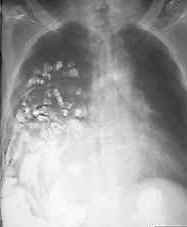
- Zwerchfellhernie
rechts
Fremdkörper,
Thoraxbild:
- einseitig helle Lunge durch
Überblähung infolge Ventilstenose
- unter Durchleuchtung bei
Exspiration Mediastinalverschiebung zur gesunden Seite (erkrankte
Lunge bleibt luftgefüllt)
- diffuse fleckige Verdichtungen:
Ödem durch hypoxischen Kapillarschaden.
- Atelektase oder
Obstruktionspneumonie:
- kein Bronchopneumogramm, da der
Bronchus verschlossen ist
- rezidivierende segmentale oder
diffuse bronchopneumonische Infiltrate, Abszesse, oft über
Jahre,
- in der Folge Vernarbung bis zur
Wabenlunge.
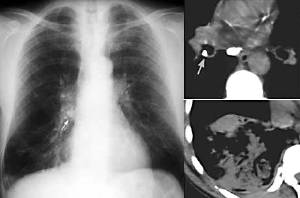
- Zahnaspiration
Intensivpflegeröntgen
- Liegethorax:
diagnostische Einschränkungen
- Atelektase
auf Liegethorax
- Pneumonie
auf Liegethorax
- ARDS
(siehe Thoraxtrauma)
- interstitielles
traumatisches Emphysem
(Barotrauma) (s. Thoraxtrauma)
- Pneumothorax
(s. Thoraxtrauma)
- Spannungspneumothorax
(s. Thoraxtrauma)
- Mediastinalemphysem
(s. Thoraxtrauma)
- Pneumoperikard
(Perikardemphysem) (s. Thoraxtrauma)
- Aspirationspneumonie
- Komplikationen
nach diagnostischen Maßnahmen
- Blutung
- Aspiration
- Pneumomediastinum
(Mediastinalemphysem, s. Thoraxtrauma)
- mediastinale
Blutung
- Pneumothorax
(s. Thoraxtrauma)
- Veränderungen,
Komplikationen nach Thorakotomie
- Erguß
- Hämatothorax
- Parenchymblutung
- Lungenödem
- Chylothorx
- mediastinale
Blutung
- Postpneumektomie-Empyem
- Mediastinalemphysem
(s. Thoraxtrauma)
- Drainverlagerung
- Lappenrotation,
Lappentorsion
- Pneumothorax
(s. Thoraxtrauma)
- persistierender
Pneumothorax ("air leak")
- bronchopleurale
Fistel
- ösophagobronchiale
Fistel
- Atelektase
- Pneumonie
(ischämisch-nekrotisierende)
- ARDS
(s. Thoraxtrauma)
- perikardiale
Herniierung
- Volumenüberlastung
- Anastomosenstriktur
- Anastomoseninsuffizienz
- Fremdkörper
postoperativ
- Postpneumektomie-Syndrom
- Lappenverlagerungen
nach Lobektomie
Liegethorax:
diagnostische Einschränkungen, Thoraxbild:
- Herzgröße nur im
Verlauf beurteilbar
- Erweiterung der Oberlappenvenen
nur im Verlauf beurteilbar
- Zwerchfellhochstand
zurückhaltend bewerten
- Mediastinalbreite nur im Verlauf
und bei Beachtung der Atemlage bewerten
- Weite der V. azygos gibt Hinweis
auf Rechtsherzbelastung
- Kleine Pneumothoraces oft nur als
Transparenzsteigerung angedeutet
- Pleuraergüsse haben keine
scharfen Grenzen. Sie blassen nach kranial ab. Sie zeigen eine
basolaterale Verdickung der pleuralen
Kontaktfläche
Atelektase
auf Liegethorax, Thoraxbild:
- häufigste Ursache einer
Verschattung im Intensiv-Thoraxbild
- verwischte Zwerchfellkontur. DD:
Erguß, Projektionsartefakt bei nach kranial gerichtetem
Zentralstrahl.
- verwischte Kontur der Aorta
descendens
- Absenkung des linken Hilus oder
Hauptbronchus.
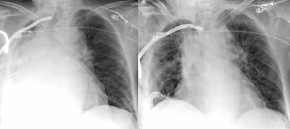
- postoperative
subtotale Atelektase rechts
Pneumoniezeichen
auf Liegethorax, Thoraxbild:
- ohne Volumenminderung
- fleckige
Verdichtungen
- mit und ohne
Bronchogrammen.
- asymmetrische
Verdichtung
- langsame Entwicklung und
Auflösung
- sehr rasch wechselndes Bild
deutet eher auf Atelektasen hin.
ARDS
(siehe Thoraxtrauma)
interstitielles
traumatisches Emphysem
(Barotrauma) (s. Thoraxtrauma)
Pneumothorax
(s. Thoraxtrauma)
Spannungspneumothorax
(s. Thoraxtrauma)
Mediastinalemphysem
(s. Thoraxtrauma)
Pneumoperikard
(Perikardemphysem) (s. Thoraxtrauma)
Aspirationspneumonie,
Thoraxbild:
- Verschattung innerhalb von
Stunden
- Rückgang innerhalb von 2-3
Tagen, aber auch erst nach 2 Wochen
- der rechter Unterlappen ist
bevorzugt (der linke Hauptbronchus geht steiler ab als der rechte,
Flüssigkeit fließt also leichter nach rechts
ab)
|
DD:
Pneumonie: Anamnese,
Klinik
ARDS:
Anamnese, Aspiration
kann ARDS auslösen
kardiogenes
Ödem:
Herzvergrößerung, Gefäßödeme,
Kerley-Linien, Ergüsse
COP:
wechselnder
Verlauf
|
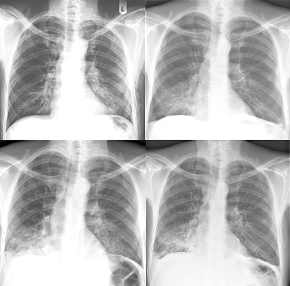
- Aspirationspneumonie
rechts basal
Komplikationen
nach diagnostischen
Maßnahmen
-- Blutung,
Thoraxbild:
- Zeichen des
Pleuraergusses
-- Aspiration
(s.o.)
-- Pneumomediastinum
(Mediastinalemphysem, s. Thoraxtrauma)
-- mediastinale Blutung,
Thoraxbild:
- massive
Mediastinalverbreiterung
-- Pneumothorax
(s. Thoraxtrauma)
Veränderungen,
Komplikationen nach Thorakotomie
--
Erguß (postoperativ normal,
cave neu auftretend!), Thoraxbild:
- beim liegenden Patienten
läuft Erguß nach kranial aus: die Verschattung
blaßt von kaudal nach kranial ab, Lungengefäßen
noch sichtbaren,
- beim liegenden Patienten evtl.
Ausrundung der Randsinus wie beim Stehthorax,
- beim liegenden Patienten apikale
Verdichtung und lateral Distanzierung der Lunge von der Thoraxwand
durch Verdichtungsband.
- die Lappenspalten werden
verbreitert, wenn Erguß in sie hineingelaufen
ist
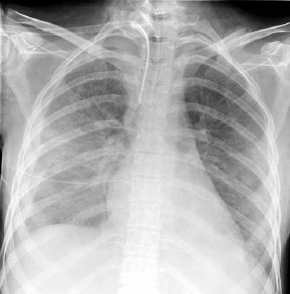
- Erguß rechts
beim liegenden Patienten
--
Hämatothorax,
Thoraxbild:
- ergußähnliche
Trübung
- postoperativ plötzliche
Zunahme und Dichtesteigerung der regelhaft einströmenden
Flüssigkeit
--
Parenchym-Hämatom,
Thoraxbild:
- umschriebene Verdichtungen im
Op-Bereich (Nahtmarkierung) durch intraoperative
Quetschung
- Rückbildung in wenigen
Tagen
--
Lungenödem,
Thoraxbild:
- Kerley-B-Linien: kurze,
horizontale Linien senkrecht zur Pleura oberhalb der
kostophrenischen Winkel
- verdickte Wand orthograd
getroffener Bronchien: "Manschettenphänomen"
- fleckige
Verdichtungen
- perihiläre
Unschärfe
- unscharfe
Gefäßzeichnung
- erhöhte Dichte in
Lungenunterfeldern
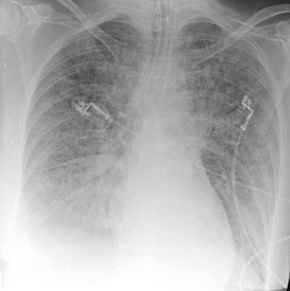
- Lungenödem
--
Chylothorx (klinische Diagnose aus
Drainageflüssigkeit), Thoraxbild:
- sehr rasche postoperative
Flüssigkeitsauffüllung
- wasseräquivalente
Dichte
--
mediastinale Blutung,
Thoraxbild:
- massive
Mediastinalverbreiterung
--
Postpneumektomie-Empyem
(klinische Diagnose: Drain-Flüssigkeit),
Thoraxbild:
- KM-anreichernde
Pleurablätter
- multiple Flüssigkeitsspiegel
(früh)
- raumfordernde Flüssigkeit
(spät)
-- Mediastinalemphysem
(Nahtinsuffizienz?)(s. Thoraxtrauma)
--
Drainverlagerung,
Thoraxbild:
- Abknickung? (oft nur in 2 Ebenen
zu beurteilen)
- Seitenloch in Thoraxwand oder
extrathorakal?
--
Lappenrotation, Lappentorsion,
Thoraxbild:
- Atelektase, im CT kein
Enhancement
- Ödem
- im CT spindelige Einengung von
Bronchus und Gefäß
- amorphe hiläre
Weichteilzunahme
-- Pneumothorax
(s. Thoraxtrauma)
--
persistierender Pneumothorax ("air
leak"), Thoraxbild:
- Pneuspalt oder umschriebene
Transparenzsteigerung, oder
- Mediastinalemphysem
oder
- Weichteilemphysem länger als
7 Tage postoperativ
(normal: 1-2 Tage)
--
bronchopleurale Fistel,
Thoraxbild:
- persistierender Pneu
- neu auftretende Luft, wenn schon
Flüssigkeit in die Pneumektomiehöhle eingetreten ist
(Absenkung des Spiegels > 2 cm)
- Nach Pneumektomie verlagert sich
das Mediastinum zur operierten Seite. Rückverlagerung ist
fistelverdächtig.
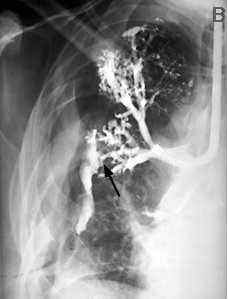
- bronchopleurale
Fistel
--
ösophagobronchiale Fistel,
Thoraxbild:
- Kontrastschluck:
Fisteldarstellung in Seitenlage (Resektionsseite)
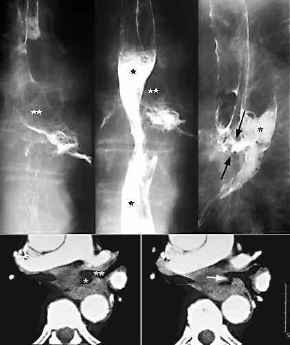
- ösophagobronchiale
Fistel
-- Atelektase
(s.o.)
--
Pneumonie
(ischämisch-nekrotisierende), Thoraxbild:
- fleckig-konfluierend, oft auch
beidseits
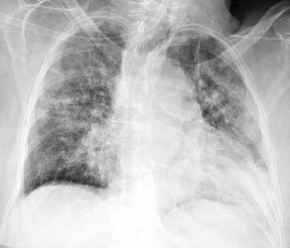
- Pneumonie
-- ARDS
(s. Thoraxtrauma)
--
perikardiale Herniierung,
"Luxatio cordis", Thoraxbild:
- starke Herzverlagerung ohne
Verlagerung der Gefäße
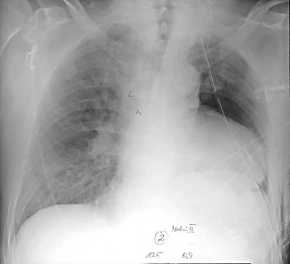
- Luxatio cordis
nach Pneumektomie links mit
Perikarderöffnung.
--
Volumenüberlastung,
Thoraxbild:
- Verbreiterung des "vascular
pedicle" (mediastinales Gefäßband)
--
Anastomosenstriktur,
Thoraxbild:
--
Anastomoseninsuffizienz,
Thoraxbild:
- persistierender Pneu
- neu auftretende Luft, wenn schon
Flüssigkeit in die Pneumektomiehöhle eingetreten ist
(Absenkung des Spiegels > 2 cm)
- Nach Pneumektomie verlagert sich
das Mediastinum zur operierten Seite. Eine Rückverlagerung
ist fistelverdächtig.
- Bronchusstumpfinsuffizienz
--
Fremdkörper postoperativ,
Thoraxbild:
- Tücher haben meist
eingewobenen röntgendichten Faden
- abnorme Konturen
- aspirierte
OP-Nadel
--
Postpneumektomie-Syndrom,
Thoraxbild:
- massive
Mediastinalverlagerung
- Kompression der
Luftwege
- Gefäßabschnürung
- Postpneumektomie-Syndrom
Lappenverlagerungen
nach Lobektomie, Thoraxbild:
- linker Ober- oder Unterlappen
nehmen den Platz des resezierten anderen Lappens ein
- OL-Resektion re.: oberer Anteil
des Hauptseptums und das Nebenseptum klappen kranial zusammen zu
einem Neoseptum. Haupt- und Neoseptum verlaufen nahezu
kraniokaudal: ventral liegt der Mittellappen, dorsal der
Unterlappen.
- Mittellappenresektion: Der
Unterlappen dreht sich um den Hilus nach vorn, der Oberlappen
dehnt sich sowohl dorsal wie ventral nach kaudal aus. Im Bereich
des ehemaligen Mittellappens treffen sich Ober- und Unterlappen zu
einem Neoseptum.
- UL-Resektion: Der Mittellappen
füllt den Raum bis zum dorsalen Sulkus aus. Der Oberlappen
weitet sich dorsokaudal aus. Die sich treffenden Lappenteile
bilden ein Neoseptum. Zusammen mit dem Nebenseptum entsteht eine
Fissur, welche von der vorderen Thoraxwand in einem Bogen zum
dorsalen Randsinus verläuft.
|

|

|

|
|
OL-resektion
re
|
ML-resektion
|
UL-resektion
re
|
-
Minderbelüftungen
- direkte
Atelektasezeichen
- indirekte
Atelektasezeichen
- Computertomographische
Atelektasezeichen
- re
OL-Atelektase
- ML-Atelektase
- re
UL-Atelektase
- re
OL- und ML-Atelektase
- re
ML- und UL-Atelektase
- li
OL-Atelektase
- li
UL-Atelektase
- Kugelatelektase
direkte
Atelektasezeichen, Thoraxbild:
- Verdichtung; bei Verschluß
des Hauptbronchus resultiert totale Verschattung einer
Lungenhälfte: Totalatelektase
- Septumverlagerung, häufig
konvexbogig, zur Verschattung hin durch
Volumenminderung
- breitbandige, meist basale,
horizontale Verdichtungen (Plattenatelektasen)
- kugelige Verdichtung mit
spiraligen Ausläufern (Kugelatelektase, s.u.,
bei Asbestose-Fibrose)
- unvollständige
Transparenzminderung (die Parenchymstrukturen sind noch sichtbar)
bei Dystelektase oder Segmentatelektase
indirekte
Atelektasezeichen, Thoraxbild:
- Zusammenrücken der
bronchovaskulären Strukturen in der
Minderbelüftung
- Verlagerung der Gefäße
und Bronchien des benachbarten Lappens zur Minderbelüftung
hin
- Zwerchfellhochstand auf der
betroffenen Seite (Volumenausgleich)
- zipfelige Ausziehung des
Zwerchfells
- Überblähung
benachbarter Lungenabschnitte mit Septumverlagerung
(kompensatorisches Emphysem)
- Überblähung der
gegenseitigen Lunge mit Mediastinalverlagerung
- verengte
Interkostalräume
- Die Konturen von Aorta descendens
und Zwerchfell hinter dem linken Herzen verschwinden
- linker Hilus und linker
Hauptbronchus sind nach kaudal verzogen
- Verlagerung bekannter abnormer
Strukturen (z.B. einer bekannten Verkalkung)
- fehlendes Bronchopneumogramm (DD
zur Lobärpneumonie; Pneumogramme kann es gelegentlich aber
auch bei Atelektasen geben!)
Computertomographische
Atelektasezeichen:
- der kollabierende linke
Oberlappen verlagert sich nach anterior und
anteromediastinal
- der kollabierende rechte
Oberlappen lagert sich ans Mediastinum an
- der kollabierte Mittellappen
behält lungenbasisnahe Kontakt zur vorderen
Thoraxwand
- die Unterlappen kollabieren nach
kaudal und dorsal-paraspinal (nach kaudal, weil sie vom Lig.
pulmonale am Zwerchfell gehalten werden)
- subpleurale Linien und
subpleurale Verdichtungen dorsal können einfach durch
Rückenlage entstehen ("orthostatische Atelektasen"). In
Bauchlage verschwinden sie und sind so von Fibrosen zu
unterscheiden.
- CT gibt oft Hinweis auf Ursache,
z.B. Tumor:
- keine Zuspitzung, sondern
Auftreibung der Verdichtung zum Hilus hin
- manchmal unterschiedlicher
Dichteanstieg in Tumor und Atelektase bei bolusartiger
Kontrastmittelgabe. Ob es zu einem merklichen Dichteanstieg kommt,
hängt u.a. davon ab, wieviel Ödemwasser in der
Atelektase vorliegt.
|
DD:
Pneumonie:
Volumenzunahme
Erguß
(gegen Totalatelektase):
Verdrängung des Mediastinums nach
kontralateral
|
re
OL-Atelektase (ROL ca. 1100 ml), Thoraxbild und
CT:
- kleiner und großer
Lappenspalt werden nach kranial angehoben.
- Der rechte Oberlappen kollabiert
nach kranial und medial (wogegen der linke Oberlappen vorwiegend
nach anterior zusammenfällt). Dies hängt damit zusammen,
daß der rechte Oberlappenbronchus nicht durch die
Pulmonalarterie gehalten wird.
- 6. Segment und Mittellappen
füllen den frei werdenden Raum
- rechter Hilus ist nach kranial
verzogen.
- der rechte Hauptbronchus kann
nach ventral rotieren.
- CT: Der laterale Teil des
Hauptseptums wandert nach ventral, bis der kollabierte Oberlappen
ein paramediastinales Band wird.
- Von Segment- zu
Lappenatelektase und Reventilation re OL
ML-Atelektase,
(ML ca. 700 ml)
Thoraxbild und CT:
- dem Herzen anliegende
Verdichtung;
- Absenkung des
Nebenseptums;
- anteriore Verschiebung bzw.
Anhebung des unteren Teils des Hauptseptums.
- wegen des geringen Volumens kaum
Mediastinalverschiebung, keine kompensatorische
Überblähung der verbleibenden Lappen.
- CT: dreieckige oder
trapezoide Verdichtung, begrenzt ventral vom kleinen Lappenspalt
und dorsal vom großen Lappenspalt.
- CT: Kontakt zur lateralen
Thoraxwand nimmt ab, Lappen bleibt aber auf kaudalen Schichten mit
ventraler Thoraxwand verbunden.
- CT: Ist der Lappen zentral
dicker als lateral, muß eine ursächliche zentrale
Raumforderung vermutet werden.
- CT: Subsegmentatelektasen
können erkannt werden, wenn der Verlauf des
Mittellappenbronchus verfolgt wird. Der Segmentbronchus B5 liegt
parakardial, B4 ventrolateral.
- Mittellappen-Atelektase
re
UL-Atelektase, (RUL ca. 2000 ml)
Thoraxbild und CT:
- Unterlappen kollabiert nach
kaudal, medial und dorsal zur Wirbelsäule hin weil mit Lig.
pulmonale basal fixiert.
- Verschattung im
Lungenunterfeld;
- rechter Herzrand nicht mehr
sichtbar;
- Hauptseptum wird nach medial und
kaudal verlagert.
- Hilusverlagerung nach kaudal und
medial
- dorsomediale Verlagerung des
Unterlappenbronchus
- Mediastinalverlagerung zur
(ipsilateralen) Atelektasenseite
- ipsilateraler
Zwerchfellhochstand
- kompensatorische
Überblähung der restlichen Lappen
- vermindertes Volumen der
betroffenen Thoraxhälfte.
- CT: breitbandige
Verdichtung paraspinal vom Hilus nach laterodorsal oder
dorsal.
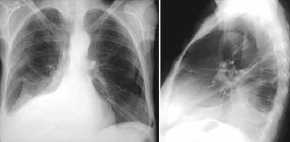
- Unterlappen-Atelektase
rechts
re
OL- und ML-Atelektase, Thoraxbild:
- Trübung des Mittel- und
Oberfeldes;
- unscharfer Herzrand;
- Zwerchfellzipfelung (durch das
Lig. subpulmonale);
- im Seitbild
Schirmzeichen.
re
ML- und UL-Atelektase, Thoraxbild:
- Absenkung des Nebenseptums und
des oberen Teils des Hauptseptums: im Seitbild sieht Grenze
zwischen belüfteter und atelektatischer Lunge wie
hochstehende Zwerchfellkuppel aus;
- im p.a.-Bild grenzt die
Verschattung an die großen Gefäße.
li
OL-Atelektase, (LOL ca. 1200 ml)
Thoraxbild und CT:
- unscharfe Verdichtung neben dem
Mediastinum, vom Mediastinum abgegrenzt durch eine Aufhellung,
verursacht vom überblähten oberen Anteil (6. Segment)
des Unterlappens;
- im Seitbild Verdichtung hinter
der vorderen Brustwand (Schirmzeichen): linker Oberlappen
kollabiert nach anteroventral gegen vordere Brustwand.
Kranialverlagerung wird durch linke Pulmonalarterie behindert, die
über linken Oberlappenbronchus zieht.
- Hilusanhebung links
- wird die linke Pulmonalarterie
dabei neben dem Aortenknopf abgebildet, kann dies Lymphome
vortäuschen.
- Verlagerung des vorderen oberen
Mediastinums nach links
- entsprechende "Herniierung" der
rechten Lunge nach links. (keine echte Herniierung).
- der linke Unterlappenbronchus
kann nach ventral wandern.
- verkleinerter linker
Hemithorax.
- CT: dreieckige Verdichtung
ventrolateral, mit der Spitze zum Hilus weisend. Mediale
Begrenzung ist das Mediastinum, laterale der große
Lappenspalt, der nach ventral verlagert wird.
- wenn die Spitze des Dreiecks
aufgetrieben ist, kann dies auf eine ursächliche zentrale
Raumforderung hinweisen.
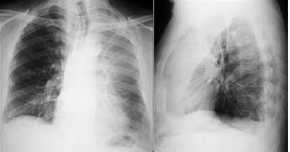
- Oberlappenatelektase
links
li
UL-Atelektase, (LUL ca. 1600 ml)
Thoraxbild und CT:
- Verdichtung hinter dem Herzen,
fast parallel zum linken Herzrand;
- im Seitbild nur schwache,
unscharfe Verdichtung über der Wirbelsäule
dorsokaudal.
- das Hauptseptum wird nach medial
und kaudal verlagert.
- Hilusverlagerung nach kaudal und
medial
- dorsomediale Verlagerung des
Unterlappenbronchus
- Mediastinalverlagerung zur
(ipsilateralen) Atelektasenseite hin
- ipsilateraler
Zwerchfellhochstand
- kompensatorische
Überblähung der restlichen Lappen
- vermindertes Volumen der
betroffenen Thoraxhälfte.
- CT: breitbandige
Verdichtung paraspinal vom Hilus nach dorsal.
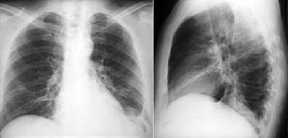
- Unterlappenatelektase
links
Kugelatelektase,
Thoraxbild und CT:
- meist im Unterlappen, evtl.
beidseitig,
- 2-8cm groß
- runde, linsen- oder
keilförmige Kontur
- in unmittelbarer Nachbarschaft zu
Pleuraverdickungen
- "Krähenfüße" oder
"Kometenschwanz": gekrümmte Bänder (Fibrose,
Minderbelüftung, bronchovaskuläre Strukturen) ziehen bei
Kugelatelektasen strudelförmig aus der Verdichtung
hiluswärts ins Lungenparenchym
- selten
Bronchopneumogramme
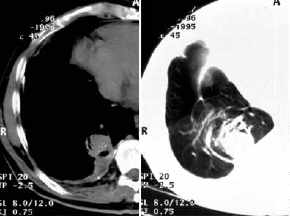
- Kugelatelektase bei
Asbestose
Lungenentzündungen
- Erregerzuordnung
(bakteriell/viral)
- alveoläre
Entzündung, Lobärpneumonie
- Abszess
- Legionellenpneumonie
- Aspergillus-Pneumonie
- Bronchopneumonie,
Stadien
- Viruspneumonie
- Pneumocystis-carinii-Pneumonie
- Hypersensitivitätspneumonie
- Farmerlunge
- radiogene
Pneumonitis
- Pneumonitis
und Tumorrezidiv
- eosinophile
Lungeninfiltrate
- Bronchiolitis
Erregerzuordnung
-- bakterielle Pneumonien,
Thoraxbild:
- homogene Verdichtung
(Konsolidierung)
- meist eine segment- oder
lappenbegrenzte Ausbreitung
-
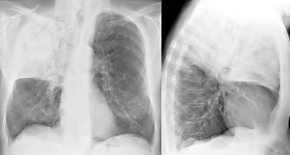
- Lobärpneumonie
rechter Oberlappen
-- bakterielle, virale und
Mycoplasmenpneumonien, Thoraxbild:
- diffus verteilte
Verdichtungen
- in grobfleckige Verschattungen
übergehend ("bronchopneumonisches oder alveoläres
Muster")
-

- bronchopneumonisches
Muster
-- Viruspneumonien, aber auch
andere, Thoraxbild:
- diffus feinstreifig, von den Hili
ausstrahlend, ("interstitielles Muster")
- oft perihilär
angeordnet
-
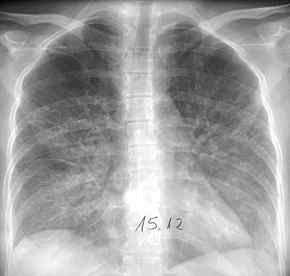
- Viruspneumonie
Lobärpneumonie,
alveoläre Entzündung, Thoraxbild:
- positives
Bronchopneumogramm
- azinäre Rosetten: unscharfe
8-10 mm große Schatten, am besten an den Rändern der
konfluierenden Verschattungen erkennbar (auch im
Computertomogramm)
- segmental oder lobär
verteilt (nicht ganze Lunge)
- gewölbte Lappenspalten von
der Entzündung weg (DD: Das verminderte Volumen bei
Atelektase verlagert den Lappenspalt zur Verdichtung hin - kein
verläßliches Zeichen!)
- rundliches pneumonisches
Infiltrat bei gleichmäßiger Ausbreitung nur in
benachbarte Alveolen (Streptokokken und Klebsiellen)
- Nekrose mit Höhlenbildung
(Abszedierung, vorwiegend bei Staph. aureus, Staph. pneumoniae,
Klebsiellen und Haemophilus influenza)
- Pneumatozele (bei kindlicher
Staphylokokkenpneumonie)
computertomographisch:
- schaum- oder schwammartige
Verdichtung, zu homogener Verdichtung konfluierend
- Bronchopneumogramm
- Volumenzunahme des betroffenen
Lappens
- selten reaktive hiläre und
mediastinale Lymphknotenvergrößerung
|
DD:
Lungenödem:
reagiert auf Diuretica, lagerungs abhängig,
Herzvergrößerung
Hämorrhagie:
Hämoptysen
Aspirationspneumonie:
rezidivierend,
verminderte Ösophagusmotilität?
COP:
wechselnder Verlauf, knotige periphere Verdichtungen,
allergische
Alveolitis:
rezidivierend bei Exposition
chronische
eosinophile Pneumonie:
wechselnde periphere Oberlappeninfiltrate
Infarktpneumonie:
pyramidenförmig pleuraständig. "Abschmelzung"
statt gleichmäßiger Auflösung.
bei vergrößerten Hiluslymphknoten:
Tb,
Mycoplasmen, Pilze, Mononukleose, Masern, Pest,
Tularämie, Anthrax,Pertussis
|
-
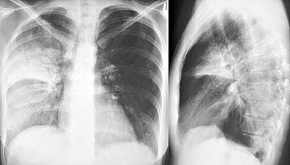
- positives
Bronchogramm bei Pneumonie im 2. und 6. Segment
rechts
Abszess,
Thoraxbild:
- Lokalisation
gravitationsabhängig in posterioren Oberlappensegmenten und
apikalen Unterlappensegmenten, rechts häufiger als
links
- Aufhellung mit Spiegel in
intrapulmonaler Verdichtung
- bei pleuranaher Lage Abgrenzung
vom Empyem (Eiter im Pleuraspalt): der Abszeß ist
rundlich und hat einen spitze Winkel zur Thoraxwand
computertomographisch:
- rundliche Form (Empyem eher
linsenförmig, flach)
- keine Formänderung bei
Lagewechsel
- Die Wand ist meist
dick
- bei pleuranaher Lage spitzer oder
rechter Winkel zur Thoraxwand (das Empyem bildet stumpfe Winkel,
geht glatt in die Thoraxwand über)
- durch umgebende
Parenchymentzündung ist der Herd gegenüber dem
Lungenparenchym unscharf abgegrenzt
- meist hohe Dichte
- bei Anschluß an einen
Bronchus Spiegelbildung
- Gefäße laufen in den
Prozeß hinein (DD: beim Empyem, wenn denn keine pulmonale
Reaktion vorliegt, laufen sie an dem Herd vorbei)
-
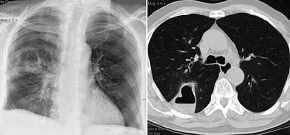
- Abszess im 6.
Segment rechts
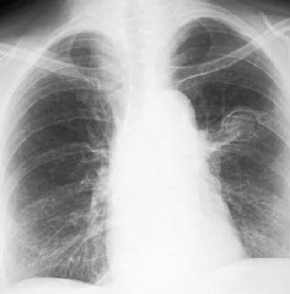
Legionellenpneumonie,
Thoraxbild:
- segmentär, ein- oder
beidseitig
- fleckige Infiltrate
- selten Erguß
- selten
Einschmelzungen
-
- Legionellenpneumonie
- vielfältiges Bild
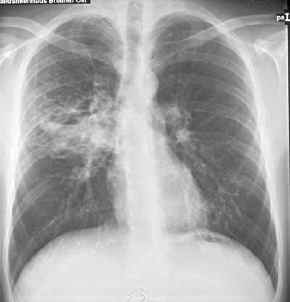
Aspergillus-Pneumonie
-- saprophytisch,
Thoraxbild:
- in vorbestehender Höhle
bildet sich ein Ball aus fibrinverklebten Hyphen (Mycelom) der bei
Lagewechsel in seiner Höhle gravitationsabhängig hin und
her kullern kann.
- manchmal punktförmige
Verdichtungen. Kalk?
- durch die Höhle mit
großem innenliegendem Mycelom (Fungusball) zeigt sich eine
typische halbmondförmige Luftsichel
- Aspergillom
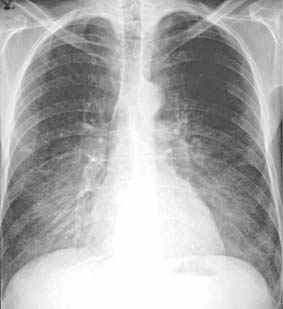
-- invasiv-nekrotisierend,
Thoraxbild:
- einzelne oder multiple Knoten mit
erhöhter Transparenz in unmittelbarer Umgebung
(Halo).
- bronchopneumonische
Verschattungen
- Entwicklung keilförmiger
Verdichtung (Infarktbild)
- Einschmelzung. Evtl. bildet sich
Nekroseball (kein Mycelom!)
|
DD:
andere Pneumonie: Verlauf,
Klinik
Hämorrhagie:
Hämoptysen
Aspirationspneumonie:
rezidivierend,
Verlauf
allergische
Alveolitis:
rezidivierend bei Exposition
chronische
eosinophile Pneumonie:
wechselnde periphere Oberlappeninfiltrate
Infarktpneumonie:
pyramidenförmig pleuraständig. "Abschmelzung"
statt gleichmäßiger Auflösung.
miliare Verkalkungen: ausgeheilte
Varizellenpneumonie
Chronisch progredientePneumonie: postprimäre
Tb,Chronische periphere Infiltrate reagieren nicht auf
Antibiotika
|
- invasiv-nekrotisierende
Aspergillose
Bronchopneumonie,
Stadien, Thoraxbild:
- I: verstärkte
Bronchuszeichnung.
- II: fleckige,
"alveoläre" Verschattung.
- III: segmentale
Verschattung sowie -
- Lobäratelektase (durch
Verstopfung mit Schleim), und -
- kein Bronchopneumogramm,
da die Luftwege durch entzündliches Exsudat gefüllt
sind.
Viruspneumonie,
Thoraxbild:
- perihiläre
Unschärfe
- Hilusvergrößerung
- verdickte Wand orthograd
getroffener Bronchien: "Manschettenphänomen"
- unscharfe
Gefäßzeichnung
- beidseitige
Lungenveränderungen und nicht an Lappengrenzen
gebunden
- flächige erhöhte Dichte
in Lungenunterfeldern ("Milchglastrübung")
- unscharfe fleckige Verdichtungen,
einerseits durch hämorrhagisches Ödem, andererseits
durch weiterhin luftgefüllte Azini
- Keine Volumenminderung (es sei
denn, durch narbige Schrumpfung)
- feinretikuläre Zeichnung, in
disseminierte Fleckschatten oder retikulo- noduläre
Verdichtung übergehend, falls Vernarbung einsetzt
-
- mögliches Endstadium:
Wabenlunge
|
DD:
Lungenödem:
reagiert auf Diuretica, lagerungs abhängig
Hämorrhagie:
Hämoptysen
Aspirationspneumonie:
rezidivierend
COP:
wechselnder Verlauf, knotige periphere Verdichtungen
allergische
Alveolitis:
rezidivierend
Alveolarproteinose:
oft beschwerdearm, flügelartige Verdichtung.
|
-

- Viruspneumonie
Pneumocystis-carinii-Pneumonie
(PcP), Thoraxbild:
- anfangs von zentral
(perihilär) ausgehende interstitielle streifige und
noduläre Verschattung
- Emphysemzeichen. Das bullöse
Emphysem bei der PCP entsteht möglicherweise durch
vorzeitiges Altern der elastischen Fasern des Interstitiums.
Diskutiert werden auch Schäden infolge von Phasen der
Überdruckbeatmung
- später Überlagerung
durch alveoläre Verschattung
computertomographisch:
- Milchglastrübung durch
entzündliches Infiltrat der Alveolen
- lineare und retikuläre
Verdichtungen (interlobuläre Septen)
- fleckig verteilte
Verdichtungen
- Lymphknotenvergrößerungen
- Pleuraerguß
- Zysten und Bullae
- Pneumothorax durch
Emphysem
- intrapulmonale Knötchen
(exazerbierte Tuberkulose, bei AIDS durch
Kaposi-Sarkom)
- Einschmelzungen durch
Superinfektion mit Pilzen (Aspergillus) oder
Tuberkulose
-
- PcP: interstitielles
Muster
Hypersensitivitätspneumonie
(Allergische Alveolitis, Vogelhalterlunge,
Farmerlunge),
computertomographisch:
- Milchglastrübung
(akut)
- subakut zentrilobuläre
Wattebausch-Knötchen,
- Mittel- und Unterfelder, ohne
Randsinus
- Mosaikperfusion,
- "Fleischwurstmuster" (Mischung
aus normaler Lunge + Milchglastrübung + Mosaikperfusion)
sowie -
- air trapping.
- Fibrose (chronisch)
|
DD:
Idiopathische pulmonale Fibrose: auch
in Randsinus
Sarkoidose:
Adenopathie, subpleurale
Knötchen, entlang dem bronchovskulären
Bündel
Pneumokoniosen:
Arbeitsplatzanamnese, evtl. vergrößerte LK
Sklerodermie:
Ösophagusdilatation,
basale Fibrose
|
-
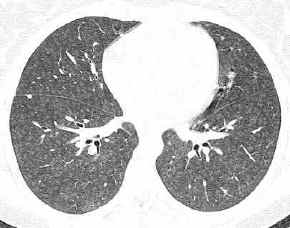
- subakute
Hypersensitivitätspneumonie
radiogene
Pneumonitis, frühstens nach 6 Wochen,
Thoraxbild:
-- bis zur 16. Woche Zeichen der
akuten Alveolitis. Normales Lungenvolumen:
- unscharfe
Gefäßzeichnung
- schleierartige Trübung
oder
- fleckige
Verdichtungen
- manchmal gleichseitiger
Pleuraerguß
-- von der 20. bis zur 35. Woche
zunehmende Fibrose:
- streifige
Verdichtungen
- das Volumen des betroffenen
Abschnittes nimmt ab
- narbenbedingte Raffung eines
Hilus nach kranial
- evtl.. Bronchiektasen
- Pleuraverdickung
- streng geometrische Begrenzung
auf das Bestrahlungsfeld
computertomographisch:
- im Bestrahlungsgebiet leichte
Dichteanhebung des Parenchyms
- fleckige Infiltrate, nicht
zwangsläufig auf die Bestrahlungsfelder
beschränkt
- im Verlauf zunehmende
gleichmäßige Verdichtung
- durch massive Fibrose entsteht
das Bild eines feinporiger Schwammes
|
DD:
Infektion: keine
geometrische Begrenzung.
Rezidiv
oder Metastase: kein
Bronchogramm in suspekter Fibroseformation, Kontur- und
Dichteveränderungen
|
-
- radiogene
Pneumonitis
Pneumonitis
und Tumorrezidiv, Thoraxbild:
- neu auftretende
Infiltrate
- neue umschriebene
Verdichtung
- neuer oder zunehmender
Pleuraerguß
- Volumenzunahme eines zuvor durch
Pneumonitis geschrumpften Areals
- Verlagerung von
OP-Überbleibseln (Clips) oder von ZVK im Vergleich zu der
Situation auf Voraufnahmen
-
eosinophile
Lungeninfiltrate, Thoraxbild:
- periphere
Infiltrate
- Lokalisation in Ober- und
Mittelfeldern
- rasch wechselnde Lokalisation
beim Löffler-Syndrom
- Rückbildung nach
Steroiden
|
DD:
COP: häufiger in Unterfeldern
|
-
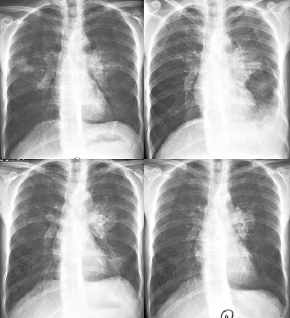
- wandernde
eosinophile Infiltrate
Bronchiolitis,
computertomographisch:
- Blütenzweig-Zeichen
oder unscharfe Y-Linien
- Wattebauschknötchen
(zentrilobuläre Verdichtung)
- Areale verminderte Dichte
(Mosaik-Oligämie und air trapping)
- Milchglastrübungen oder
Konsolidierungen
AIDS:
Lungenkrankheiten
- Pleuraergüsse
- Pneumatozele
- gering
verminderte CD4-Lymphozyten
- bakterielle
Pneumonie
- Tuberkulose
- mäßig
erniedrigte CD4-Lymphozyten
- Pneumocystis
carinii Pneumonie (PcP)
- atypische
Tb
- Cryptococcus
neoformis
- Candida
albicans
- Kaposi-Sarkom
- Non-Hodgkin-Lymphome
- CD4-Lymphozyten
massiv vermindert:
- atypische
Tuberkulosen
- Cryptococcus
pneumoniae
- Nocardiosen
- Zytomegalie-Virus
(CMV)
Pleuraergüsse:
- bei 25% aller
Patienten
- 2/3 als Folge gewöhnlicher
bakterieller Infekte
- 1/3 durch Pneumocystis
carinii
- 1/6 durch Tuberkulose
- 1/3 durch Stauung,
Hypalbuminämie oder Kaposi-Sarkom.
Pneumatozele
("verfrühtes Emphysem"), Thoraxbild:
- paraseptale Bullae;
sie können einen Pneumothorax verursachen (Bild siehe
oben).
-
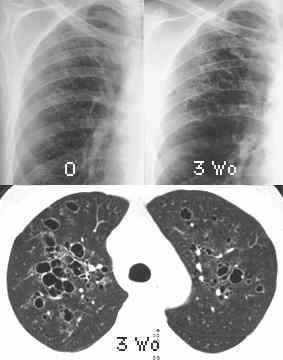
- Pneumatozelen
gering
verminderte CD4-Lymphozyten
--
bakterielle Pneumonie,
Thoraxbild, siehe Bronchopneumonie:
- Lobär- oder
Segmentpneumonie
- Abszesse
(Einschmelzungen)
- Ergüsse
- rascher Progress
--
Tuberkulose, Thoraxbild, siehe
dort:
- Pleuraergüsse
- Lymphknotenvergrößerungen
- atypisch in den Unterfeldern
lokalisierte Infiltrate
- persistierende oder
fortschreitende Infiltrate
- miliare Ausbreitung
- Infiltrate ohne
Kavernen
mäßig
erniedrigte CD4-Lymphozyten
--
Pneumocystis carinii Pneumonie
(PcP), Thoraxbild, siehe dort:
- perihiläre
schmetterlingsförmige Verdichtungen
- evtl. retikuläres
Muster
- später fleckig-konfluierende
Verdichtungen beidseits
- häufig
unauffällig
computertomographisch:
- Milchglastrübungen
(häufigstes Zeichen)
- interstitielle
Infiltrate
- fokale Verdichtungen
- Fibrosestränge
- Pleuraerguß
- Pneumothorax
- akut auftretende
Zysten
- Lymphknotenvergrößerungen
--
atypische Tb,
Thoraxbild:
- oft unauffällige
Bilder
- Pleuraergüsse
- miliare Ausbreitung
- Kavernen (selten)
--
Cryptococcus neoformis,
Thoraxbild:
- Milchglastrübung
- bullöses
Emphysem
- zentrilobuläre
Verdichtungen
-- Candida
albicans, Thoraxbild:
--
Kaposi-Sarkom, Thoraxbild:
- zu 85% in der Lunge
perihiläre radiär infiltrierende Knoten (entlang den
bronchovaskulären Strukturen)
- die Knötchen sind weniger
als 10mm groß, können aber zu größeren
Raumforderungen verschmelzen
- diffus verteilt, bevorzugt aber
basal
- radiär angeordnete lockere
interstitielle Infiltrate in 30%
- kleine beidseitige
Pleuraergüsse in 50%
- vergrößerte
mediastinale und hiläre Lymphknoten in 50%
- Knochenlysen
--
Non-Hodgkin-Lymphome,
Thoraxbild:
- bilaterale diffuse Verschattungen
(in 20%)
- kleine Knoten (in
20%)
- Knoten sind scharf
konturiert
- schnelle Größenzunahme
der Knoten ist charakteristisch
- Knoten können
einschmelzen
- Pleuraerguß in
50%
- einseitige hiläre Lymphome
oder
- ausgedehnte mediastinale
Lymphome
-
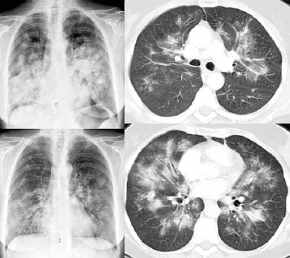
- Non-Hodgkin-Lymphom
Infiltrate
CD4-Lymphozyten
massiv
vermindert:
--
atypische Tuberkulosen,
Thoraxbild:
- oft unauffällige
Bilder
- Pleuraergüsse
- miliare Ausbreitung
- Kavernen (selten)
--
Cryptococcus pneumoniae,
Thoraxbild:
- retikuläre,
retikulonoduläre oder alveoläre Infiltrate
- Milchglastrübung
- miliare Verdichtungen
- Lymphknotenvergrößerungen
- kleine Ergüsse
- klassisches Bild mit
einschmelzenden Knoten ist beim AIDS-Patienten selten.
--
Nocardiosen,
Thoraxbild:
- lobäre oder multilobäre
Verdichtungen in 50%
- retikulonoduläre
Verdichtungen in 33%
- solitäre Verdichtungen in
25%
- Einschmelzungen
--
Zytomegalie-Virus (CMV), Thoraxbild
unspezifisch:
- alveoläre, interstitielle
oder noduläre Verdichtungen
- bihiläre und
- basale Lokalisation
- DD: meist als PcP
verkannt!
Tuberkulose
- Phasen
tuberkulöser Entzündung
- Primärkomplex
- Primärtuberkulose
- Primär-Tb
bei Immungeschwächten
- Postprimärtuberkulose
- Narbenkarzinom
- Tb bei
Immunschwäche
- atypische
Tb
- radiologische
Aktivitätszeichen
Phasen
tuberkulöser Entzündung, Thoraxbild:
- Phasen 1 und 2:
exsudativen Reaktion (Makrophagen- und
Leukozyteninvasion)
- Phase 3: solider,
"produktiver" Herd sichtbar (Ummauerung mit
Epitheloidzellen)
- Phase 4: Ringfigur einer
Kaverne sichtbar (hypererge zytotoxische Reaktion)
Primärkomplex
(Ranke-Komplex), Thoraxbild:
- unscharfer
Verdichtungsherd durch pneumonische Exsudation (sog.
"Ghon-Herd" = Herd bei Erstinfektion). Im Gegensatz zur
Postprimär-Tb kann dieses Infiltrat in jedem Lungenlappen
auftreten.
- hiluswärts
gerichtete Streifenzeichnung durch
Lymphangitis.
- Hilus und/oder Mediastinum
sind verbreitert bzw. verplumpt und polyzyklisch begrenzt
durch Lymphadenitis. Diese begleitende Lymphknotenschwellung tritt
nur bei der Primär-Tb auf.
Im CT zeigen LK ein ringförmiges Enhancement nach KM-Gabe.
DD: Lymphome, Metastasen des Hodenkarzinoms, abdominelle LK bei M.
Crohn
- nach Abheilung heißt
sichtbares Granulom weiterhin Primärkomplex
("PK")
-
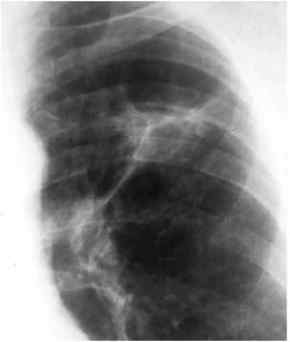
- Ranke-Komplex
Primärtuberkulose,
Thoraxbild:
- Primärkomplex
(Ranke-Komplex)
- Ergüsse (bei Erwachsenen
häufiger als bei Kindern)
- zunehmende Infiltrate
(Exsudation) bei schwerem Verlauf
- bei ungenügender
Abwehrreaktion hämatogene miliare (hirsekornähnliche)
Streuung.
- Heilung durch narbige Abkapselung
(Tuberkulom). Wenn apikal, = Simonscher Spitzenherd
-
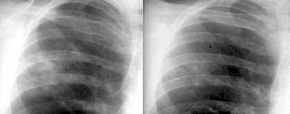
- Exsudativer Tb-Herd
und Rückbildung
Primär-Tb
bei Immungeschwächten, Thoraxbild:
- Pleuraergüsse
- Lymphknotenvergrößerungen
- atypisch in Unterfeldern
lokalisierte Infiltrate
- persistierende oder
fortschreitende Infiltrate
- miliare Ausbreitung
- Infiltrate ohne
Kavernen
Postprimärtuberkulose,
Thoraxbild:
- Die Abwehrreaktionen der
produktiven Abgrenzung und Nekrotisierung (mit Kavernenbildung)
treten nach der entzündlichen (exsudativen) Phase rascher
auf.
- befallen sind meist das apikale
oder posteriore Oberlappensegment, seltener das apikale
Unterlappensegment (S6).
- Lymphknotenbeteiligung ist selten
(im Gegensatz zur Primär-Tb)
- Die Verdichtung ist
fleckig-inhomogen und enthält meist eine oder mehrere
Kavernen.
- oft wechselndes Ausmaß
wegen der bereits vorhandenen Hyperergie, d.h. schnellen
Abwehrreaktion.
- Miliartuberkulose (nach
hämatogener Streuung): diffuse, bis zu 3mm großen
Knötchen, von kranial nach kaudal an Dichte
abnehmend:"Schneegestöber". DD Silikoseknötchen: basal
betont.
- Pleuritis tuberculosa bei
Anschluß an den Pleuraspalt. Sie unterscheidet sich
röntgenmorphologisch nicht von anderen
Pleuraergüssen.
-
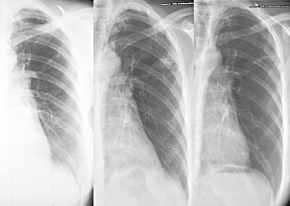
- Postprimär-Tb
im Bereich alter Tb-Herde, Verlauf
-
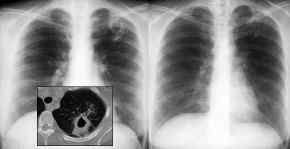
- Kaverne im linken
Oberlappen
Narbenkarzinom
und Kalk, Thoraxbild:
- Narbenkalk liegt wegen
schnellen Tumorwachstums exzentrisch im Herd
- "spezifische", d.h.
tuberkulöse Verkalkungen liegen in Herdmitte.
Postprimär-Tb
bei Immunschwäche (wie bei Primär-Tb),
Thoraxbild:
- Pleuraergüsse
- Lymphknotenvergrößerungen
(wie bei Primär-Tb)
- atypisch in den Unterfeldern
lokalisierte Infiltrate
- persistierende oder
fortschreitende Infiltrate
- segmentüberschreitende
Infiltrate
- miliare Ausbreitung
- Infiltrate ohne
Kavernen. Kavernen sind selten.
- keine produktive (knotige)
Reaktion
atypische
Tb, Thoraxbild:
- produktives Stadium
ändert sich nur sehr langsam
- Kavernen sind
seltener
- Kavernenwände können
sehr dünn sein
- um die Kavernen geringe
Umgebungsentzündung
- verstärkte pleurale
Reaktionen
- bronchopleurale
Fisteln
- Bronchiektasen in häufiger
in Mittellappen und Lingula
- knötchenförmige
Infiltrate haben ein Blütenzweig-Aussehen ("tree in
bud")
-
- atypische
Tb
-
-
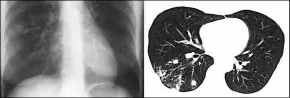
- atypische Tb,
tree-in-bud Zeichen
radiologische
Aktivitätszeichen (Beweisend ist nur Bakteriennachweis),
Thoraxbild:
- Weiche, wolkige, fleckige
Verschattungen mit unscharfen Rändern,
- in der Verlaufsbilderserie
zunehmende Verschattungen,
- Kavernen, insbesonders mit
Flüssigkeitsspiegel.
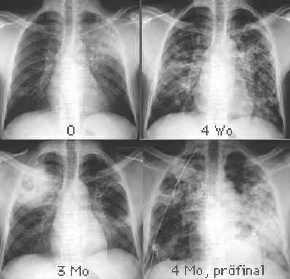
fortschreitende
Heilung:
- zunehmende Abgrenzbarkeit der
Exsudationen (produktive Umwandlung),
- Verkleinerung von Kavernen
und
- narbige Schrumpfung der
Infiltrate.
Lungentumoren
- Malignitätskriterien
- Bronchialkarzinom
(BC)
- karzinomverdächtige
Befunde
- TNM-Klassifikation
BC
- Thoraxwandinfiltration
BC
- Nebennierentumor,
Malignitätszeichen
- Rezidivzeichen
BC
- Rundherde
im CT, DD
- DD
Rundherde
- DD
Lungenmetastas-ähnliche Strukturen
- Lungenmetastasen
- Hodgkin-
und NH-Lymphominfiltrate
- Posttransplantationslymphome
(polyklonale B-Zellhyperplasie, monoklonales NHL)
Malignitätskriterien,
Thoraxbild:
- Größenzunahme im
2-Jahresverlauf
- keine Verkalkung;
- evtl. exzentrische Verkalkung
beim -
- Narbenkarzinom
- diffuse Verkalkung
- strahlenförmiger Rand (grobe
oder feine Spiculae)
- Bronchus oder Gefäß
einbezogen, verdickt
- periphere
Milchglastrübung
- unscharfe Kontur
- lobulierte Kontur
- nabelförmige
Einziehung
- Wandung einer Einschmelzung
dicker als 15mm
- Dichteanstieg nach
Kontrastmittelbolusinjektion > 20 HE
- Pleuraverdickung
- Pleuraeinziehung
(Pleurafinger)
- Patientenalter >50
Jahre
Bronchialkarzinom
(BC), Thoraxbild:
- Atelektase durch
Bronchusstenose
- persistierendes Infiltrat
entweder in Folge der Minderbelüftung (Obstruktionspneumonie,
dann ohne Bronchopneumogramm) oder direkte Infiltrate durch
Alveolarzellkarzinom (meist Adenokarzinom)
- Lungenspitzenverschattung, evtl.
mit Rippendestruktion: sogenannter "Pancoast-Tumor", der aus der
Lungenspitze in die Thoraxwand und in die Halsweichteile
einwächst
- Mediastinalverbreiterung
- einseitige
Hilusvergrößerung, evtl.. polyzyklisch
- obere
Einflußstauung
- Zwerchfellhochstand durch
Phrenikusparese
- Periostverdickung und
Gelenkschmerzen als paraneoplastischen Syndrom
Pierre-Marie-Bamberger
|
DD
gegen Alveolarzell-Ca:
Pneumonie: reagiert auf
Antibiose
Ödem:
reagiert auf Diuretica, Gefäßödem,
Kerley-Linien
Hämorrhagie:
Rückbildung über 2 Wo.
Aspirationspneumonie: Rückbildung
COP:
reagiert auf Steroide, wechselnder Verlauf, peripheres
knotiges Muster
|
karzinomverdächtige
Befunde, Thoraxbild:
- zentraler Tumor mit hilifugaler
endobronchialer Ausbreitung
- Rundherd. Eine
Dignitätsbeurteilung anhand bestimmter Merkmale ist unsicher
und sollte unterbleiben
- Tumor mit Einschmelzung
(Tumorkaverne)
- Thoraxwandinfiltration
- Segmentbronchusverschluß
mit chronischer Pneumonie (Retentionspneumonie, evtl.
Abszeß,
- Atelektase hinter dem
Herzschatten (seitliche Aufnahme!)
- sekundäre Bronchiektasen
durch Tumorstenose
- Abszedierung
- pleuranaher Herd mit
Ergußbildung
- Infiltration ins Mediastinum
(Cavakompression mit oberer Einflußstauung) oder in die
Lungenspitze, evtl. mit Rippendestruktionen
(Pancoast-Tumor)
- mediastinale, paratracheale
Lymphknotenvergrößerungen
- Infiltration der
Trachea
- Perikardinfiltration
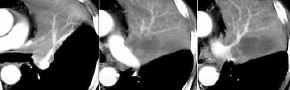
- Tumor (dunkel) und
Atelektase (mit Gefäßen)
-
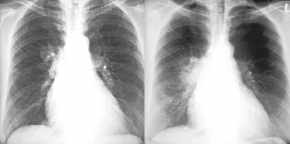
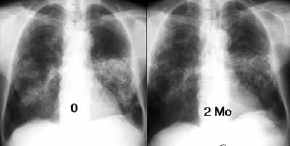
- Bronchial-Ca re
zentral, Verlauf über 2 Monate
-
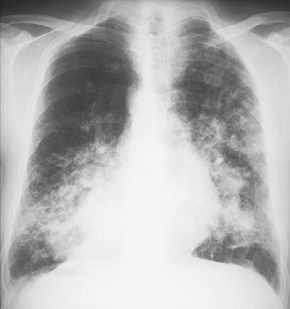
- schleimbildendes
Adeno-Ca mit bds. Infiltraten
-
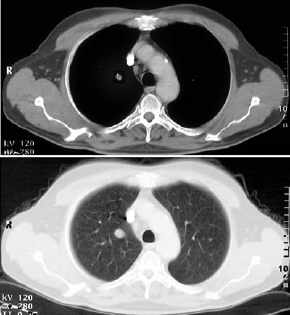
- exzentrische
Verkalkung
-
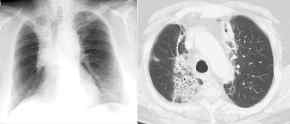
69.JPG)
- paraneoplastisches
Syndrom (Pierre-Marie-Bamberger)
TNM-Klassifikation
Nicht-kleinzelliges BC
- Tx:
- Tumorzellen im
bronchopulmonalen Sekret, Tumor aber bronchoskopisch oder
radiologisch nicht zu erfassen
- T0:
- kein primärer Tumor
entdeckt
- T1:
- Tumor kleiner/gleich 3 cm im
größten Durchmesser, allseits von Lunge
umgeben
- oder: endobronchialer
Tumor proximal eines Lobärbronchus
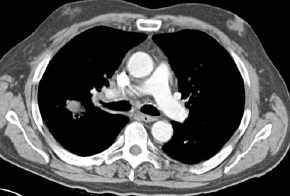
- BC re UL,
T1N1
T2:
- Tumor größer als 3
cm im größten Durchmesser
- oder: Befall der viszeralen
Pleura
- oder: Atelektase oder
Obstruktionspneumonie in weniger als einer
Lungenhälfte
- oder: lobärer
endobronchialer Tumor, oder Tumor eines Hauptbronchus, mehr als
2 cm von der Karina entfernt
- BC 6. Segment links,
T2
T3:
- Tumor der
Lungenspitze
- oder: endobronchialer
Tumor eines Hauptbronchus, weniger als 2 cm von der Karina
entfernt, aber nicht in sie infiltrierend
- oder: Totalatelektase
oder Obstruktionspneumonie ganze Lunge
- oder: Tumor jeder
Größe mit direktem Übergreifen auf folgende
Strukturen:
- Brustwand, Pleura
mediastinalis, parietales Perikard, Zwerchfell, N.
phrenicus

- BC mit
Thoraxwandinfiltration in der Lungenspitze (Pancoast-Tumor),
T3
-
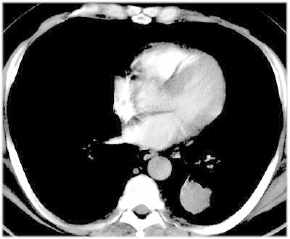
- endoluminäres
BC im re. Hauptbronchus, T3
T4:
- Tumorausdehnung auf
Mediastinum
- oder: N.
recurrens
- oder: Herz, oder
große Blutgefäße
- oder: Luftröhre,
Speiseröhre (oder Kompression), oder Karina
- oder:
Wirbelkörper
- oder: homolateraler,
nicht-direkter Pleurabefall
- oder: Metastasen im
selben Lungenlappen
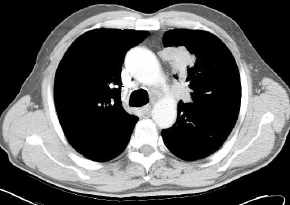
- Infiltration des
mediastinalen Fettgewebes, T4
N0:
- keine Metastasen in den
regionalen Lymphknoten
- N1:
- Metastasen in hilären
Lymphknoten
- oder: peribronchialen
Lymphknoten
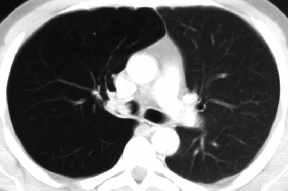
- rechts-hilärer
Lymphknoten, N1
N2:
- Metastasen in homolateralen
mediastinalen Lympknoten von paratracheal bis Lig.
subpulmonale
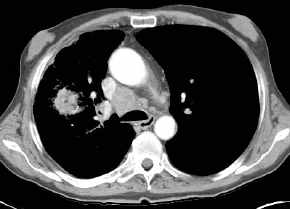
- prätracheal-retrokavaler
LK auf der Tumorseite, N2
N3:
- Metastasen in kontralateralen
mediastinalen Lymphknoten von paratracheal bis Lig.
subpulmonale
- oder: kontralateralem
Hilus
- oder: in homolateralen
oder kontralateralen Skalenus - oder subklavikulären
Lymphknoten
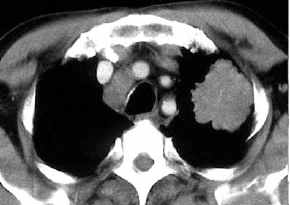
- paratrachealer LK
auf Tumorgegenseite, N3
M0:
- keine
Fernmetastasen
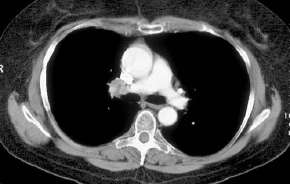
- M1:
- Metastasen vorhanden
auch: Metastasen in mehreren Lappen
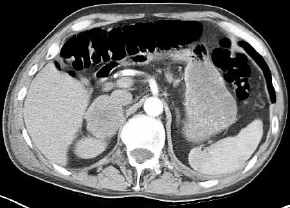
- Nebennierenmetastase
rechts
Thoraxwandinfiltration
BC, Thoraxbild (siehe Bild von T2-Tumor oben):
- stumpfer Winkel zur
Thoraxwand
- mehr als 3 cm
Kontaktfläche
- Pleuraverdickung
- fehlender subpleuraler Fettsaum
(95% Sicherheit)
- Rippendestruktionen
Nebennierentumor,
Malignitätszeichen, (Bild siehe oben, M1-Tumor):
- Größe über 4
cm
- Dichte über 25
HE
- im MRT ändert ein maligner
Nebennierentumor im Vergleich zur Milz seine Dichte im T1-Bild
nicht, wenn die zweite Serie fettunterdrückt ist.
- (Unschärfe)
- (Beidseitigkeit)
- (inhomogene
Binnenstruktur)
Rezidivzeichen
BC, Thoraxbild:
- Breitenzunahme des
Mediastinums
- Größenzunahme eines
Hilus
- Verlagerung von Operationsclips
aus ihrer ursprünglichen Lage
- neue intrapulmonale
Rundherde
- neue flächige
Verdichtungen
- Volumenzunahme eines vorher durch
Bestrahlungspneumonitis geschrumpften Bezirkes
- ZVK-Verlagerung im Vergleich zur
Situation auf früheren Bildern des Patienten
- neuer oder zunehmender
Pleuraerguß
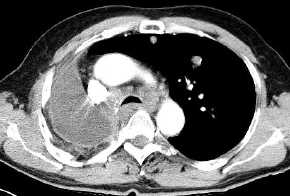
- BC-Rezidiv re nach
Pneumektomie, Metastasen in der linken Lunge
Rundherde,
DD, computertomographisch:
- Periphere, subpleurale Lage,
Pleuraverdickung und strudelige Lage der umgebenden
Gefäßstrukturen deuten auf eine Kugelatelektase
hin.
- arterio-venöse Fehlbildungen
haben kräftige zu- und abführende
Gefäße.
- bei zentralem Fetteinschluß
liegt wahrscheinlich ein Hamartom vor,
- septischer Embolus mit peripher
liegender runder oder keilförmiger Verdichtung, evtl. mit
zentraler Aufhellung (Einschmelzung) oder dickem zuführendem
arteriellen Gefäß
- hohe Dichte (um 80 HE) mit
peripherer Abblassung deutet auf Blut hin.

- Kugelatelektase bei
Asbestose
-

- a.-v.-Malformation
|
DD
Rundherde, Thoraxbild:
- Sarkoidose
Typ III (Lungenbefall):
- meist in den
Mittelfeldern
- Silikose:
- evtl. schalige
Hiluslymphknotenverkalkungen
- Granulome,
d.h. Tuberkulome:
- meist in den
Oberfeldern
- Kugelatelektase:
- spiralige
Lungenstrukturen in der Peripherie des Herdes
- gefüllte
Lungenzyste:
- meist lange bekannt,
wechselnde Größe
- Hämatom:
- unscharfer
Rand
- a-v-Fistel:
- zu- und
abführende Gefäße
- Varizellenknötchen:
- diffus,
kleinherdig
- Mitralvitium:
intrapulmonale
Knochenneubildung
|
DD
Lungenmetastasen-ähnliche Strukturen,
Thoraxbild:
- unscharf, manchmal mit
Milchglastrübung (durch Blutung, fokales Lymphödem,
desmoplastische Reaktion):
- Chorion-Ca, Prostata-Ca,
Mamma-Ca, Metastasen nach Chemotherapie, Kolon-Ca (Spiculae)
- miliare
Verteilung:
- medulläres
Schilddrüsen-Ca, Ovarial-Ca
- groß, glatt
begrenzt:
- Kolorektales Ca,
Nierenzell-Ca, malignes Melanom, Weichteilsarkom, Hoden-Ca,
Ovarial-Ca
- Verkalkung:
- Osteosarkom, Chondrosarkom,
(manchmal nach Radiatio oder Chemotherapie, Ovarial-Ca,
Schilddrüsen-Ca, Kolon-Ca)
- Einschmelzung:
- Plattenepithelkarzinome im
HNO-Bereich, Karzinome des männlichen Harn- und
Geschlechtsapparates, (Adeno-Ca (schleimbildende von Kolon oder
Ovar), osteogenes Sarkom)
- solitär:
- (malignes Melanom, Sarkom,
Kolorektale Ca, Mamma-Ca, Nieren-Ca, Blasen-Ca, Hoden-Ca)
- infiltratähnlich, mit
Konsolidierung, Bronchogrammen:
- Pankreas-Ca, Kolon-Ca,
Dünndarm-Ca, Gallenwegs-Ca
- endobronchial (evtl. mit
Atelektase), schienenartige Verdichtungen:
- (Kolorektale Ca, Mamma-Ca,
Nieren-Ca, Pankreas-Ca, Hepatozelluläres Ca, malignes
Melanom)
- begleitende
Lymphadenopathie:
- (HNO-Tumoren, Hoden-Ca,
Mamma-Ca)
- Spontanremission:
- (Nieren-Ca, Leiomyom,
Chorion-Ca, Riesenzelltumor des Knochens)
Lungenmetastasen,
Thoraxbild:
- multiple Knoten unterschiedlicher
Größe,
- scharfe Randkonturen,
- Lokalisation in beiden Lungen,
meist peripher und in den Unterfeldern,
- selten Einschmelzung, meist bei
Metastasen eines Plattenepithelkarzinoms,
- noch seltener Verkalkung
(Osteosarkom, Chondrosarkom, papilläres
Schilddrüsenkarzinom, Ovarialkarzinom, Mammakarzinom,
Kolonkarzinom, nach Chemo- oder Strahlentherapie,
- mikronoduläres Muster weist
auf stark vaskularisierte Tumoren von Mamma, Niere oder Prostata
hin oder auf Schilddrüsenkarzinom, malignes Melanom oder
gastrointestinales Karzinom.
Hodgkin-
und NH-Lymphominfiltrate, Thoraxbild:
- als fleckige oder
großflächig konfluierende Infiltrate,
- als rundherdartige unscharf,
irregulär konturierte Infiltrate, evtl. auch mit
Einschmelzung,
- als diffuse mikronoduläre
Infiltrate
- von den Hili ausgehend entlang
den Lymphgefäßen infiltrierend oder
- wie eine Lymphangiosis
carcinomatosa
|
DD:
Teratome: junge
Patienten, Tumor inhomogen
Thymom:
kann verkalken
Metastasen:
GI-oder HNO-Tumor in
Anamnese
Struma:
Jodraffung, direkte
Verbindung zur Schilddrüse.
Sarkoidose:
bihiläre Adenopathie
Tuberkulose:
LK nehmen randständig KM auf.
|

- Non-Hodgkin-Lymphom
Infiltrate
Posttransplantationslymphome
(polyklonale B-Zellhyperplasie, monoklonales NHL),
Thoraxbild:
- multiple oder solitäre glatt
begrenzte Lungenrundherde mit oder ohne mediastinalen
Lymphomen
- fleckige
Konsolidierungen
Chron.-obstr.
Lungenkrankheiten (COPD)
- chronische
Bronchitis
- Bronchiektasen
- Lungenemphysem
- Swyer-James-McLeod-Syndrom
- bullöses
Emphysem
- Bullae
chronische
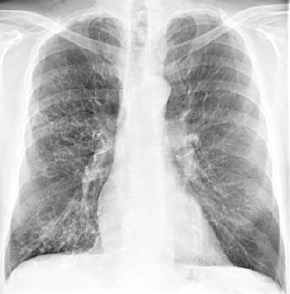
Bronchitis, Thoraxbild
- periphere Gefäßlinien
durch Fibrose verstärkt mit irregulärem Kaliber ("dirty
lung")
- geschlängelter
Gefäßverlauf durch Fibrose
- fleckige Unschärfe der
Gefäßränder
- grobnetzige Zeichnung und
unscharfe Knötchen als Ausdruck von Fibrose, Mikroatelektase
oder schleimgefüllten Azini
- vorwiegend in den Mittel- und
Unterfeldern
- Zeichen der pulmonalen
Drucksteigerung: Arterien sind sehr viel dicker als
Venen.
- Emphysem
(siehe dort)
- Bronchiektasen
(siehe dort)
computertomographisch:
- peripheres, subpleurales
(zentrilobuläres) Emphysem und kleinzystische
Fibrose
- irreguläre
Bronchuskonturen
- Emphysem
(siehe dort)
- Bronchiektasen
(siehe dort)
- "dirty lung" bei
chronischer Bronchitis
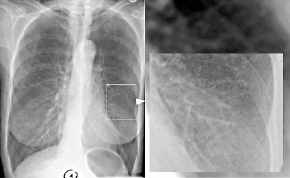
Bronchiektasen,
Thoraxbild
- verstärkte lokalisierte
Lungenstrukturzeichnung (Sekretstau)
- unscharfe Strukturzeichnung
(peribronchiale Fibrose)
- Bündelung der
Lungenzeichnung (Bündelung der ektatischen Bronchien durch
narbige Schrumpfung des umgebenden Lungenparenchyms)
- Schienenzeichen ("tramlines";
parallele verdickte Wände eines Bronchus)
- zystische
Transparenzerhöhungen, evtl.. mit
Flüssigkeitsspiegeln
- kompensatorische
Überblähung nicht betroffener Anteile der gleichseitigen
Lunge
- Wabenlunge ("destroyed lung") im
Spätstadium.
- zystische
Bronchiektasen rechts
computertomographisch:
- typische Siegelringform: dem
dilatierten, luftgefüllten, oft aber auch durch Schleim
gefüllten Bronchus (Ring) liegt stets das begleitende
Gefäß wie ein Siegel an. Definitionsgemäß
ist der Bronchus im Krankheitsfall größer als das
Gefäß. DD: erweiterte Lungenarterien bei pulmonaler
Hypertonie, disseminierte Einschmelzungshöhlen bei
Langerhanszell-Histiozytosis X. Deshalb nicht auf dieses Zeichen
allein achten, sondern auch auf -
- Bronchuswandverdickung
- Bronchuslumen auch in der
Peripherie erkennbar (normal nur bis 2/3 ihres Weges vom Hilus bis
zur Pleura, oder bis 3cm von der Pleura entfernt
abzugrenzen)
- Bündelung von
bronchovaskulären Strukturen mit Abnahme des
Lungenvolumens
- bei bronchusparallelem Anschnitt:
Schienenzeichen (Cave: Doppelkonturen bei Pulsationsartefakten)
und verdickte Wandungen
- Perlschnüre bei zystischen
Bronchiektasen
- klecksige oder fingerförmige
Verdichtungen von schleimgefüllten Bronchien
- "Pseudoknoten", wenn die
Bronchiektasen schleimgefüllt sind
- Mikronoduli durch
schleimgefüllte zentrilobuläre Bronchiolen, evtl. nur
auf ein Segment beschränkt.
- Unscharfe Dichteminderungen neben
großen Gefäßen können als
Pulsationsartefakte auftreten und als Bronchiektasen fehlgedeutet
werden. Die Artefakte treten besonders häufig bei Spiral-CT
mit großem pitch (Tischvorschub pro Röhrenumlauf /
Schichtdicke) auf.
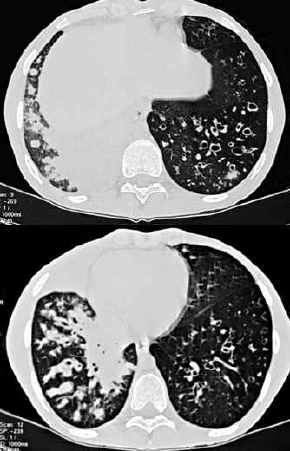
- Bronchiektasen, re
schleimgefüllt, bei Mukoviszidose
Lungenemphysem,
Thoraxbild
- erhöhte Lungentransparenz,
evtl. einseitig bei lokalisiertem Emphysem
- abgeflachte Zwerchfellkuppeln
(Kuppelhöhe <1cm im Seitenbild)
- Abgeflachte Zwerchfellkuppeln im
p.a.- Bild (<1,5cm Kuppelhöhe).
- vergrößerter
Retrosternalraum und sternovertebraler Durchmesser
- wenn die 4 vorangehenden Kriterien erfüllt sind,
beträgt die Spezifität der radiologischen Diagnose eines
Emphysems ca. 80% -
- gestreckte Gefäße mit
wenigen Aufzweigungen
- sehr scharfe
Gefäßkonturen
- die gefäßfreie
periphere Zone im p.a.-Bild ist größer als
1cm.
- kleines, tropfenförmiges
Herz
- streifige Parenchymverdichtung an
Bullarändern
- zentrilobuläres Emphysem des
Rauchers (praktisch immer mit chronischer Bronchitis): periphere
Gefäßlinien verstärkt mit irregulärem Kaliber
("dirty lung")
- interstitiellen Emphysem fleckige
und zystische Transparenzerhöhungen entlang den
bronchovaskulären Strukturen und subpleural
basisnahe
- Faßthorax
- weite
Interkostalräume
- BWS-Kyphose
- verminderte
Zwerchfellbeweglichkeit unter Durchleuchtung von normal 4- 5 cm
auf 1-2 cm
- evtl. Zeichen der pulmonalen
Hypertonie mit Erweiterung der zentralen Pulmonalgefäße
(Normalwerte Männer 10-16mm, Frauen 9-15mm) sowie
Kalibersprung der Pulmonalarterie von zentral nach
peripher.
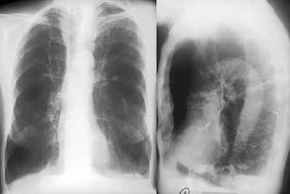
- Lungenemphysem
computertomographisch:
- punchingball-Herz: wie ein
zwischen Vorder- und Rückwand des Thorax eingehängter
Ball
- weite zentrale
Pulmonalarterien
- Dichteminderung des
Lungenparenchyms. Werte unter -900 HU sind
emphysembedingt
- Das zentrilobuläre
Raucheremphysem lokalisiert sich anfangs fast immer in der
Peripherie
- direkte Darstellung und
Quantifizierung der Bullae. Die Bullae haben keine eigenen
Wände sondern werden von komprimierten oder normalem
Lungengewebe oder Pleurablättern begrenzt.
- Untersuchung in Exspiration zeigt
lokalisierte Emphysemareale deutlicher als in Inspiration als
Mosaikmuster.
- Computertomographisch kann das
Emphysem quantifiziert werden: In
Inspirationsaufnahmen sind alle Dichtewerte unter -950 HE als
Emphysemanteile zu bewerten.
|
DD:
Asthma bronchiale: die Überblähung ist
reversibel.
konstriktive Bronchiolitis obliterans: keine
Parenchymzerstörung; im CT Mosaikmuster.
|
-
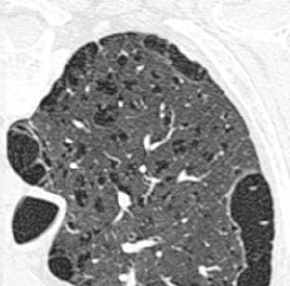
- zentrilobuläres
und paraseptales (peripheres) Emphysem
Swyer-James-McLeod-Syndrom
"einseitiges Emphysem", (siehe Fehlbildungen)
bullöses
Emphysem, Thoraxbild
- vorwiegend in Ober- und
Unterfeldern lokalisiert.
- Das benachbarte Lungenparenchym
zeigt manchmal Verdichtungen.
- manchmal
Sekretspiegel
Bullae,
Thoraxbild
- Bullae sind luftgefüllte
Zysten über 1 cm Durchmesser
- Die Wand ist weniger als 1 mm
dick. Dies soll sie von postinfektiösen epithelisierten
Lungenzysten oder von Kavernen unterscheiden. Tatsächlich
haben aber Bullae oft dickere Wände, z.B. durch sich
zurückziehendes Lungengewebe
- massives bullöses
Emphysem mit grosser Bulla im li OF
Fibrosierende
Krankheiten
- Fibrosezeichen
- Allergische
Alveolitis (Hypersensitivitätspneumonie, Farmerlunge
)
- IPF mit
UIP
- AIP
- DIP
- COP
- Sarkoidose
- Silikose
- Siderose
- Asbestose
Fibrosezeichen,
Thoraxbild
- Netzzeichnung:
- fein bei akutem Aufflammen der Erkrankungen;
- grob und strangförmig, bis zur Wabenlunge, bei fibrotischen
Endzuständen
- Linien durch interstitielles
Ödem (akut)
- im akuten Stadium auch fleckige
Infiltrate
- Knötchen (im Gegensatz zu
Alveolar-Rosetten scharf begrenzt) durch
- Granulome bei Sarkoidose
- Pneumokoniosen wie Asbestose,
Silikose
(grobknotig!)
- diffuse
Transparenzminderung
- Wabenlunge: 1 cm große
Aufhellungen in verdichtetem Lungengewebe als Endstadium einer
Lungenfibrose: "destroyed lung".
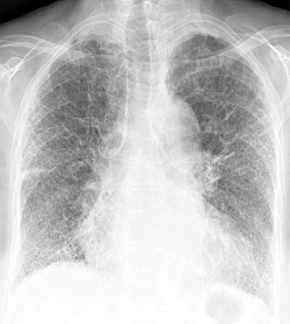
- schwere
Lungenparenchymfibrose
computertomographisch:
- Milchglastrübung
(Dichteanhebung mit noch erkennbaren bronchovaskulären
Strukturen) im Stadium der akuten Alveolitis.
Computertomographisch kann danach der Ort der optimalen
bronchoskopischen Materialentnahme bestimmt werden.
- Knoten entweder klein, unscharf
und diffus (wattebauschartig) oder von unterschiedlicher
Größe, zusammenfließend, aber Septen
aussparend
- Linien und Bänder durch
- verdickte Gefäße, die bis an die Pleura reichen
- Septenverdickung
- Pleuraverdickung
- häufig periphere
Verteilung
- Wabenlunge als
Endstadium
- spezielle krankheitsspezifische
Strukturen (siehe dort) sind computertomographisch
erfaßbar.
- Fibrosefrühzeichen
pleuranahe
-
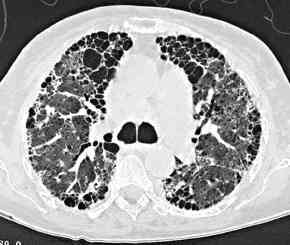
- schwere Fibrose mit
Wabenlunge
Allergische
Alveolitis (Hypersensitivitätspneumonie, Farmerlunge,
Vogelhalterlunge), (siehe
Pneumonie)
IPF mit
UIP (usual interstitial pneumonia)
computertomographisch:
- Milchglastrübung (Zeichen
der aktiven Entzündung und Fibroblastenproliferation),
sowie
- feine und grobe
Stränge,
- Wabenlunge und
- Bronchiektasen als Zeichen der
Fibrose.
-
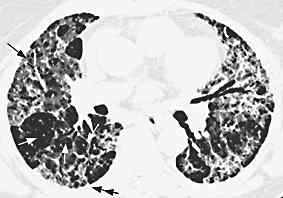
IPF mit UIP
AIP (akute
interstitielle Pneumonie), computertomographisch:
- homogenes Bild
- Milchglastrübung
basal,
- diffuse Konsolidierungen, wie
beim ARDS,
- selten
Fibrosestränge,
- später, bei
Überlebenden, Wabenlunge.
-
DIP
(desquamative interstitielle Pneumonie),
computertomographisch:
- Milchglastrübung
- Wenn keine Fibrose vorhanden ist
die DIP wahrscheinlicher als die UIP - aber:
- Fibrose im Endstadium
-
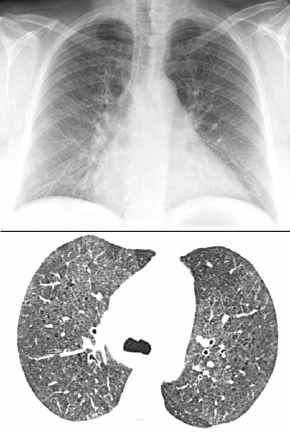
- DIP
COP
(cryptogene organisierende Pneumonie),
computertomographisch:
- Konsolidierung beidseits
basal (typisch), peribronchial und subpleural
- Milchglastrübung basal und
beidseitig (typisch),
- positives
Bronchopneumogramm,
- Bronchuserweiterungen und
Bronchuswandverdickungen,
- manchmal diskrete
zentrilobuläre Knötchen,
Hiluslymphknotenvergrößerungen
und Pleuraergüsse bestehen in 30%.
Sarkoidose,
Typen (I-III reversibel):
- Röntgentyp I:
hilärer oder medistinaler Befall
- Röntgentyp II: Hili
und Lungenparenchym
- Röntgentyp III: nur
Lungenmanifestation ohne Hili
- Röntgentyp IV:
Lungenfibrose, irreversibles Endstadium
Thoraxbild:
- diffuse submiliare Knötchen
(oft nur im CT erkennbar)
- bei stärkerer
Ausprägung auch retikuläres Muster
- Entwicklung zu groben Knoten mit
unscharfen Rändern ("alveoläre" und
"bronchopneumonische" Formen) die innerhalb von Tagen ihre
Größe ändern können
- Einschmelzungen
möglich
- feinstreifige Fibrose im
Endstadium bis zur
- grobsträngigen zentral
betonten Fibrose und
- Cor pulmonale
- hiläre
Lymphknotenvergrößerung beidseits und rechts
paratracheal, mediastinal meist nur im CT nachweisbar
- selten eierschalenartige
Verkalkung der Hiluslymphknoten (typischer für
Silikose)
- Sarkoidose Typ
I
-
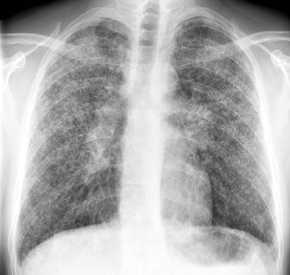
- Sarkoidose Typ
II
computertomographisch
- hiläre beidseitige
Lymphknotenvergrößerungen
- Knoten können entlang den
Gefäßen und pleuranahe angeordnet sein und zeigen dann
das Bild des "belaubten Baumes" (dies ist ähnlich bei der
Lymphangiosis carcinomatosa. Bei der fortgeschrittenen Sarkoidose
liegen aber oft zusätzlich narbige Verziehungen, Zysten oder
Bronchiektasen vor)
- fleckige, nichtsegmentale
Verteilung
- Konglomeratknoten über 1cm
Größe
- irreguläre oder auch glatte
Verdickung der Bronchuswände
- Milchglastrübung durch
sarkoidosebedingte Alveolitis. Sie zeigt eine noch behandelbare
Erkrankung an
- Septenverdickung, Stränge,
Wabenlunge, Traktionsbronchiektasen als Zeichen der
(irreversiblen) Fibrose
|
DD:
Berylliose:
Arbeitsplatz-Anamnese
Hypersensitivitätspneumonie:
Keine Lymphadenopathie,
keine peribronchiale Verteilung
Eosiniphiles
Granulom: geringe
Lymphadenopathie, keine peribronchiale Verteilung
Silikose:
Arbeitsplatz-Anamnese
Malignes
Lymphom: asymmetrische
LK-Vergrößerung
Tuberkulose:
asymmetrische LK-Vergrößerung
|
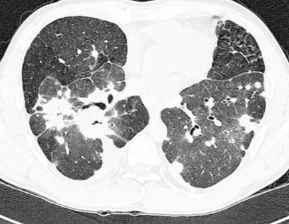
- Sarkoidose Typ III
(keine vergrößerten zentralen LK; ventral beginnende
Fibrose - dann Typ (oder Endstadium) IV.
Silikose,
Thoraxbild
- feines retikuläres Muster
(irreguläre Schatten der ILO-Klassifikation)
- scharf markierte disseminierte
Knötchen in den Ober- und Mittel feldern
- oft typische zentrale
Verkalkungen Verschmelzung zu irregulären Konglomeraten von
1cm bis zu Lappengröße in den Mittelfeldern
- Höhlenbildung in
Konglomeratknoten möglich
- kompensatorisches Emphysem mit
Überblähung und Bullae neben den Konglomeraten durch
Schrumpfung derselben
- Hiluslymphknoten
vergrößert mit typischer peripherer eierschalenartiger
Verkalkung (seltener auch bei Sarkoidose)
- oft tuberkulöse
Superinfektion
|
DD:
Sarkoidose: keine
Expositions-Anamnese
Tuberkulose:
Knötchen gruppiert,
konfuieren nicht
Langerhans-Zellhistiozytose:
Zysten, selten subpleurale Knötchen
Hypersensitivitätspneumonie:
weich gezeichnete Knötchen, selten
subpleural
|
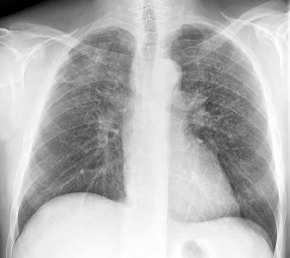
- Silikose
-
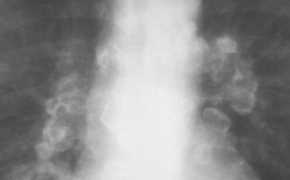
- Silikose,
eierschalige LK-Verkalkungen
Siderose,
Thoraxbild
- retikuläres bis
noduläres Muster. Es kann sich nach
Expositionsbeendigung zurückbilden!
- noduläre Muster. DD:
Silikose, Anthrakose (Kohlestaublunge) keine Fibrose, keine
Lymphknotenvergrößerungen (es sei denn, es liegt eine
Kombination verschiedener Inhalationsnoxen (Mischstaubsilikose:
Sidero-Silikose) vor.
Asbestose,
Thoraxbild
- kleine Winkelergüsse als
Frühzeichen
- kleine irreguläre
Fleckschatten (bei Silikose rund!), beginnend an den Lungenbasen,
nach kranial fortschreitend
- selten massive Fibrose (im
Gegensatz zur Silikose),
- Kugelatelektase,
"Asbestpseudotumor",
- tafelbergartige Pleuraplaques
(nur ein Teil ist auf der Thoraxaufnahme sichtbar, ab 3mm
Dicke!),
- flächige, diffuse
Pleuraverdickungen (auch hier sind nur die tangential vom
Röntgenstrahl getroffenen an der lateralen Thoraxwand
gelegenen Verdickungen gut sichtbar),
- verwaschene Herz- bzw.
Pleurakonturen durch pleuroparenchymatöse
Fibrose,
- verdickte Septen,
- Kalkdichte Linien (auf
Pleuraverdickung) parallel zur Zwerchfellkontur oder Thoraxwand.
Kalkplaques sind typisch, kommen aber auch vor nach
Talkuminhalation, Hämatothorax, Empyem oder therapeutischem
Pneumothorax wegen TB.
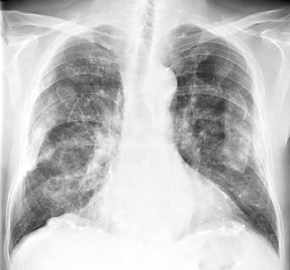
- Asbestose
computertomographisch:
- mikronoduläre
Verdichtungen,
- pleuraparallele ("kurvilineare")
Verdichtungen: feinporige subpleurale Verdichtung mit zipfelige
Verbindungen zu den peripheren Gefäßverzweigungen DD:
orthostatische Atelektasen,
- verdickte bronchovaskuläre
Strukturen,
- senkrecht zur Pleura oder
arkadenförmig auf der Pleura stehende Bänder
(fibrosierte periphere Gefäße),
- Parenchymbänder ohne
Relation zu den sich baumartig aufzweigenden
bronchovaskulären Strukturen,
- retikuläre
Verdichtungen,
- periphere und basale
Verteilung,
- verdickte Septen,
- Kugelatelektase
(Parenchymstrukturen sind kometenschweifartig auf die
Kugelatelektase gerichtet),
- "Krähenfüße":
sternförmiges Zusammenlaufen von Narbenbändern zu einen
Punkt der Pleura,
- in weit fortgeschrittenen
Fällen evtl. Wabenmuster als Zeichen einer fibrotisch
zerstörten Lunge,
- Pleuraplaques (tafelbergartig)
und diffuse Pleuraverdickungen ab 1mm Dicke,
- stippchenförmige und
flächige Verkalkungen auf
Pleuraveränderungen.
|
DD:
Idiopathische pulmonale Fibrose:
Keine Pleura-Plaques
Sklerodermie:
keine Plaques,
Ösophagus.Dilatation.
Rheumatoide
Arthritis: keine
Plaques, Gelenkerosionen
Hypersensitivitätspneumonie:
keine Plaques, kann
Randsinus aussparen
Lymphangiosis
carcinomatosa: keine
Plaques, knotige Septen, asymmetrisch,
toxische
Medikamentenfolge: keine
Plaques
subpleurales
Fett: symmetrisch in
mittlerer Thoraxhöhe, kann in Lappenspalt
übergehen, meist auch starke Fettablagerungen
andernorts, keine Verkalkungen
Adenokarzinommetastase:
wellige, einseitige
Pleuraverbreiterung, Tumoranamnese
|

- Fibrosefrühzeichen
pleuranahe
-

- Kugelatelektase bei
Asbestose
-
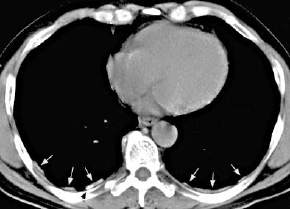
- Pleuraplaques
(pleurale Manifestation der Asbestose), sehr
verläßliches Zeichen
Krankheiten
des Mediastinums
- Mediastinalverlagerungen
- Milzbrand
(Anthrax)
- Mediastinalemphysem
- Perikardemphysem
- mediastinale
Blutung
- malignes
Thymom
- Neurinom
- Teratom
- Lymphom
Mediastinalverlagerungen,
Thoraxbild:
- einseitig vermindertes
Lungenvolumen
- Lobektomie, Atelektase , hypoplastische Lunge, z.B.
Swyer-James-Syndrom
- einseitig erhöhtes
Lungenvolumen:
- unter Durchleuchtung bei Exspiration Mediastinalwandern zur
gesunden Seite (air trapping durch Fremdkörper in zentralem
Bronchus)
- avaskuläre Zone mit dünnen Verdichtungslinien beim
bullösen Emphysem oder Zysten
- Pleuraraumveränderungen:
- ausgedehnte Verschattung einer Lungenhälfte (Empyem,
Herzdekompensation, Pleurametastasen, großen einseitigen
Pleuraerguß)
Pneumothorax mit nicht immer vollständigem Lungenkollaps
(Spannungspneumothorax)
- große Zwerchfellhernie
(meist bei Neugeborenen):
- scheinbarer Zwerchfellhochstand oder Bauchorgane in
Thoraxhöhle
- Trichterbrust:
- Das Herz ist verlagert, große Gefäße aber
nicht
- Mediastinalverlagerung
nach links durch bullöses Emphysem rechts
Milzbrand
(Anthrax), Thoraxbild und CT:
- Mediastinalverbreiterung durch
vergrößerte Lymphknoten
- im CT erhöhte Dichte der
Lymphknotenpakete durch Einblutung
- vergrößerte
Hili
- rasch zunehmende
Ergüsse
- keine Infiltrate
- später fleckig-unscharfe
Verdichtungen in der Lunge durch Einblutungen
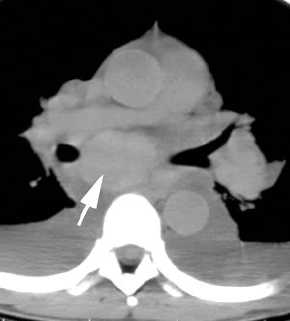
- Milzbrand
(http://anthrax.radpath.org/index.html
Mediastinalemphysem,
(siehe Thoractrauma)
Perikardemphysem,
(siehe Thoractrauma)
mediastinale
Blutung, (siehe
Thoractrauma)
malignes
Thymom, Thoraxbild:
- verbreitertes oberes
Mediastinum
- Verdichtung des
Retrosternalraumes
Computertomographie,
MRT:
- irreguläre scharfbegrenzte
Verdichtung im mediastinalen Fett im vorderen Mediastinum /Region
zwischen Aortenwurzel und Jugulum)
- Verdrängung der
Mediastinalorgane
- gelegentlich
Verkalkungen
- Infiltration entlang
Grenzflächen (invasives Thymom)
|
DD:
Keimzelltumor: oft
inhomogen, junge Patienten
Malignes
Lymphom: verschiedene
LK-Gruppen betroffen, evtl. Splenomegalie
Merastasen:
bekannter urogenitaler oder HNO-Tumor, keine
Verkalkungen
Struma:
hohe Dichte durch
Jod-Raffung
Lipomatose:
diffus fettdicht.
Steroidmedikation in der Anamnese.
Liposarkom:
weichteildichte Anteile
überwiegen Fettanteile
|
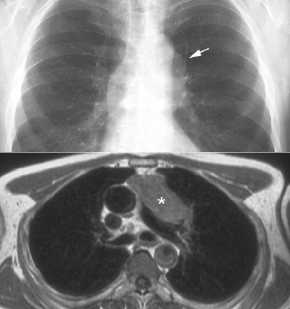
- Thymuskarzinom,
Thoraxübersicht und MRT
Neurinom,
Computertomographie:
- glatt begrenzt
- homogen
- typische Sanduhrform, wenn sie im
Neuroforamen entspringen
- Im MR
KM-anreichernd
DD:
Sympathikusgangliom: ovalär,
erstreckt sich über mehrere Wirbelkörper
Paragangliom:
starke KM-Aufnahme
Duplikationszyste
des Ösophagus: mehr ventral
gelegen
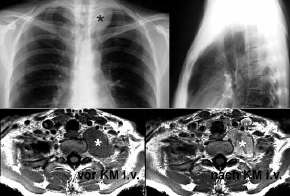
- Neurinom, MRT vor
und nach KM-Gabe
Teratom,
Computertomographie:
- gemischte Dichte (Fett, Wasser,
Kalk, Weichteile)
- auch homogene Dichte
möglich; dann nicht von Lymphom oder Thymom zu
unterscheiden
- Lobulierung deutet auf
Malignität hin
- Infiltration mediastinaler
Strukturen, Kompression der V. cava sup.
DD:
Thymom: oft mit
paraneoplastischen Syndromen
Malignes
Lymphom: selten verkalkt ohne
Therapie
Karzinoid:
selten verkalkt.
Paraneoplastische Syndrome, osteosklerotische
Knochenmetastasen
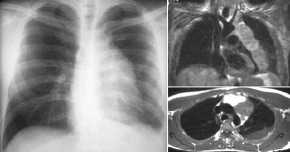
- malignes
Teratom
Lymphom,
Thoraxbild und Computertomographie:
- Mediastinalverbreiterung meist
beidseitig
- Lymphknoten des vorderen
Mediastinums (DD Sarkoidose!)
- prätracheale
Lymphknoten
- hiläre
Lymphknoten
- axilläre
Lymphknoten
- parakardiale
Lymphknoten
- subkarinale
Lymphknoten
- supradiaphragmale Lymphknoten
(typisch, aber oft übersehen!)
- Mammaria interna-Lymphknoten
(typisch, aber oft übersehen!)
- pleurale Raumforderungen durch
direkte Invasion vom Mediastinum aus
- Pleuraerguß
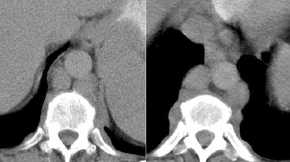
- malignes
Lymphom
Pleurakrankheiten
- Pleuraerguß
- abgekapselt
- DD
subphrenische Flüssigkeit
- abdominelle
Ursache
- bei
kardialer Dekompensation
- Pleuraempyem
- DD
Empyem / Abszeß
- Pneumothorax
- bronchopleurale
Fistel
- Tumorinfiltration
- Pleurakarzinose
- malignes
Lymphom, Pleurabefall
- Pleuramesotheliom
- TNM-Stadien
Pleuraerguß,
Thoraxbild:
- beim stehenden Patienten homogene
basale Verdichtung
- Ausrundung an der Thoraxwand
(Meniskuszeichen) Mindestens 200 ml, manchmal auch mehr, sind
für die Ausbildung dieser Zeichen notwendig.
- die Lappenspalten werden durch
Erguß verbreitert
- beim liegenden Patienten
läuft der Erguß nach kranial aus.
- beim liegenden Patienten
blaßt die Verschattung von kaudal nach kranial ab, mit noch
sichtbaren Lungengefäßen,
- beim liegenden Patienten evtl.
Ausrundung der Randsinus wie beim Stehthorax,
- beim liegenden Patienten apikale
Verdichtung und lateral Distanzierung der Lunge von der Thoraxwand
durch Erguß.
- in Linksseitenlage und
horizontalem Strahlengang bildet sich eine horizontale
Ergußlamelle (DD Schwiele, Matrazenkante, Wäschefalte).
Sensibelster radiologischer Ergußnachweis. Nachweisgrenze
bei 15 ml
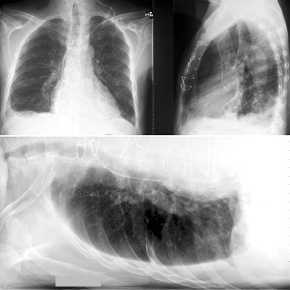
- Pleuraerguß
rechts
-

- Erguß rechts
beim liegenden Patienten
sonographisch:
- fehlende Echos
- reflexreicher Rand. Wegen des
dahinter liegenden lufthaltigen Lungengewebes gibt es keine
distale Echoverstärkung wie sonst bei
Flüssigkeiten
- Ein abgekapselter Erguß an
der Thoraxwand ist gelegentlich schwierig von einem ebenfalls
echoleeren Lymphom oder neurogenen Tumor zu
unterscheiden.
- Septen im Erguß deuten auf
Kammerung hin. Dies ist im CT nicht erkennbar, aber für die
Ergußdrainage wichtig
- Exsudate zeigen atemabhängig
bewegliche lineare Strukturen (Fibrinfäden?)
- Exsudate haben eine geringe,
homogene Echozunahme
- Exsudate zeigen eine besonders
auf dem Zwerchfell verdickte Pleura.
--
abgekapselt im Lappenspalt, Thoraxbild:
- spindelförmige oder runde
tumorähnliche Verdichtung, die mit der Resorption des
Ergusses verschwindet: "vanishing lung tumor",
"Pseudotumor"
gefErg.JPG)
- abgekapselter
Erguß im kleinen Lappenspalt täuscht Raumforderung
vor.
subpulmonal:
- kein Meniskuszeichen.
- Erguß lagert sich parallel
zur Zwerchfellkurvatur und wird deshalb als Zwerchfellkuppel und
als Zwerchfellhochstand fehlgedeutet
- links Distanzierung der
Magenblase um mehr als 2 cm von der Lungenbasis.
- Rechtsseitig ist der subpulmonale
Erguß kaum diagnostizierbar; Manchmal erscheint die
Zwerchfellkuppel etwas nach lateral verlagert.
Sonographie!
- subpulmonaler
Erguß (bei kardialer Dekompensation)
an der Thoraxwand:
- meist dorsal gelegen, daher
unscharfer paravertebraler oder hilärer Schatten im
p.a.-Bild
- im Seitenbild scharf markiert mit
an der Thoraxwand auslaufenden Rändern
-- DD
subphrenische Flüssigkeit,
computertomographisch:
- Zwerchfellzeichen: Liegt
infra- und supradiaphragmal Flüssigkeit vor, wird das
Zwerchfell sichtbar. Pulmonale Flüssigkeit liegt
außerhalb des Zwerchfellbogens, abdominelle Flüssigkeit
liegt innerhalb (zentral) des Zwerchfellbogens.
- Konturzeichen: Der
Übergang von pulmonalem Erguß zu Leber oder Milz ist
unscharf, der Übergang von Aszites zu Leber und Milz ist
scharf konturiert.
- Schenkelzeichen: der
pulmonale Erguß spreizt den Zwerchfellschenkel von der
Wirbelsäule ab.
- Leberrückenzeichen:
Flüssigkeit dorsal des rechten Leberlappens ist pulmonalen
Ursprungs. Der rechte Leberlappen liegt ohne
Peritonealüberzug der dorsalen Bauchwand direkt an, so
daß sich dort keine Flüssigkeit sammeln
kann.
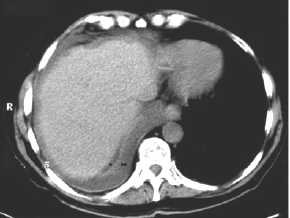
- Infradiaphragmale
(*) und supradiaphragmale (**) Flüssigkeitsansammlung
rechts
--
abdominelle Ursache, Abdomenübersichten in
Rückenlage und in Linksseitenlage:
- intraabdominelle freie
Luft,
- intraperitoneale
Flüssigkeitsspiegel,
- Pankreasverkalkungen bei
chronischer Pankreatitis,
- Gallen- oder
Nierenkonkremente,
- tumorbedingte
Darmverdrängung oder eine Darmatonie (Ileus).
-- bei
kardialer Dekompensation, Thoraxbild (siehe auch
oben):
- Erguß, in ca. 80%
rechtsseitig
- erweiterte
Oberlappengefäße
- unscharfe Hili
- Ödem der Bronchialwand
(Manschettenphänomen)
- Kerley-Linien (interlobuläre
Septen)
- verstärkte retikuläre
Zeichnung
- Fleckschatten durch
alveoläre Ödeme
Pleuraempyem,
computertomographisch:
- der Herd ist
linsenförmig
- er kann bei Lageänderung
seine Form ändern
- die angrenzende Pleura ist meist
entzündlich verdickt und glattwandig
- durch Pleuraverdickung und
dazwischen liegender Flüssigkeit entsteht der Eindruck einer
"gespaltenen Pleura"
- die Pleura wird durch die
Hyperämie nach einem KM- Bolus dichteangehoben.
- das benachbarte subkostale Fett
ist entzündlich imbibiert und deshalb dichter als
Fett.
- die subpleuralen Strukturen der
benachbarten Thorax-wand sind entzündlich
verdickt
- die Lunge ist gut vom Herd
abgrenzbar
- es bestehen
Lungenkompressionszeichen (dicke Bänder)
- die
Lungengefäßstrukturen laufen nicht direkt auf den
Prozeß zu, sondern an ihm vorbei.
-- DD
Empyem / Abszess, Thoraxbild
- von Lungenparenchym umgebene
Abszesse sind rundlich, mit spitzen Winkeln zur
Pleura;
- der Pleura anliegende Empyeme
sehen dagegen wie Kugelsegmente aus und haben zur Pleura stumpfe
Winkel.
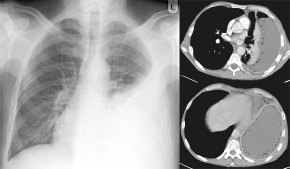
- Pleuraempyem links.
Liegethorax und CT. Luftbläschen an den hypervaskularisierten
Pleurablättern.
Pneumothorax,
(siehe Thoraxverletzungen)
bronchopleurale
Fistel, Thoraxbild
- persistierender Pneu
- Seropneumothorax
(Flüssigkeit und Luft mit Spiegelbildung)
- postoperativ neu auftretende
Luft, wenn schon regelhaft Flüssigkeit in eine
Pneumektomiehöhle eingetreten ist.
- Nach Pneumektomie verlagert sich
das Mediastinum zur operierten Seite. Eine Rückverlagerung
ist fistelverdächtig

- bronchopleurale
Fistel
Tumorinfiltration
in Umgebung, MR-Zeichen:
- tumornahe Strukturen von
Diaphragma, Pleura oder Thoraxwand zeigen im T2-Bild eine
gesteigerte Signalintensität
- Tumorgewebe ist kontinuierlich in
die Thoraxwand hinein verfolgbar
- Anreicherung der infiltrierten
Strukturen nach KM-Gabe im T1 gewichteten Bild

- BC mit Pleura-
undThoraxwandinfiltration in der Lungenspitze
(Pancoast-Tumor)
Pleurakarzinose,
Thoraxbild und CT:
- zirkuläre Auskleidung des
Hemithorax, also auch mediastinalseitig
- Knoten
- mehr als 1 cm Dicke
- Verschwinden der extrapleuralen
Fettlamelle
- deutliche Infiltration in die
Schichten der Thoraxwand.
|
DD:
Pleuramesotheliom: oft
Erguß, evtl. Pleuraplaques, symtomatisch (Karzinose
oft asymptomatisch)
abgeklebter
Pleuraerguß: evtl.
verkalkt, nicht zirkulär,
|
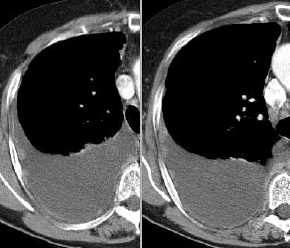
- vaskularisierte
Herde auf der Pleura: Pleurakarzinose.
malignes
Lymphom, Pleurabefall
- flache, breitbasig auflie-gende
Lymphom-Plaques
- evtl. mit zystischen
Veränderungen und Verkalkungen
- evtl. Thoraxwandinfiltration ohne
Rippenbeteiligung
Pleuramesotheliom,
Thoraxbild
- langgestreckte oder
girlandenartige Pleura-verdickung
- Beteiligung der
Septen
- Dicke über 10 mm
- Pleuraverkalkungen
- Begleiterguß
- Volumenminderung des
Hemithorax
- evtl.
Rippendestruktion
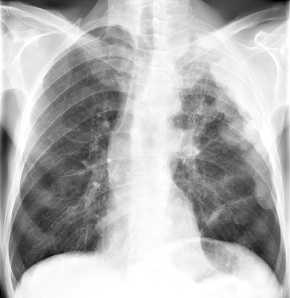
- Pleuramesotheliom
links
-
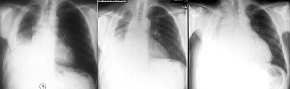
- Pleuramesotheliom,
Verlauf über 10 Monate
computertomographisch oder
magnetresonanztomographisch:
- die gesamte innere Thorax-wand
umfassende Pleuraverdickung
- noduläre Kontur
- Beteiligung der
Septen
- Dicke über 10mm
- Pleuraverkalkungen
- abgekapselte
Ergüsse
- Infiltration von Thoraxwand,
Zwerchfell oder Rippen
- Signalanhebung im T1-gewichteten
MR-Bild nach Kontrastmittel i.v.
- peribronchiale (DD fissurale
Mesotheliomknoten) und mediastinale
Lymphknoten-metastasen
- DD:
Benignes
Mesotheliom: nicht
knotig, kein Mediastinalbefall
Adeno-Ca-Metastasen:
Pleura viszeralis
befallen (nicht parietalis), seltener Schrumpfung des
Hemithorax, Erguß kann fehlen
Empyem:
meeist lokalisiert, nicht ganzer Pleuraraum betroffen
Thymom:
einzeln, im vorderen Mediastinum
malignes Lymphom: Anamnese; weitere LK-Stationen
befallen
Pleuraasbestose:
benigner Erguß
Tuberkulose:
Parenchymveränderungen
in den Oberlappen
Hämangioendotheliom:
bei älteren
Menschen, nicht so ausgedehnter Pleurabefall
|
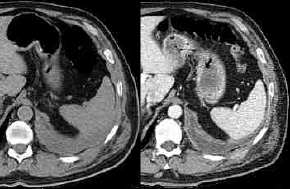
- Pleuramesotheliom,
Abgrenzung Tumor/Erguß durch KM-Enhancement im
CT
--
TNM-Stadien Pleuramesotheliom (Rush, V.W., Lung Cancer
14(1996) 1-12)
- T1a:
- ipsilateral, parietale Pleura,
Pleuraraum nicht verklebt
- T1b:
- ipsilateral, parietale
und/oder viszerale Pleura, verstreute Herde
- T2:
- ipsilateral
- - Zwerchfell
- - konfluierend auf visz.
Pleura (einschließlich Fissuren)
- - Ausdehnung auf
Lungenparenchym
- T3:
- ipsilateral, alle
Pleuraanteile, aber potenziell operabel, mit Infiltration
in:
- - endothorakale
Faszie
- - mediastinales
Fett
- - Brustwandweichteile
(resektabel!)
- - Perikard (nicht
transmural)
- T4:
- ausgedehnter, nicht
resezierbarer Tumor mit Infiltration in:
- - Thoraxwand, Rippen diffus
oder multifokal
- - transdiaphragmal ins
Peritoneum
- - direkt in Brust- oder
Bauchorgane, WS, Hals
- - direkt in kontralaterale
Pleura
- - transperikardial
-
- N1:
- ipsilaterale peribronchiale
oder hiläre LK
- N2:
- - ipsilaterale
mediastinale
- - infrakarinale LK
- - Mammaria
interna-LK
- N3:
- kontralaterale mediastinale/
Hilus-/ Mammaria interna LK
- ipsi/kontralaterale
Skalenus-LK oder supraklav.LK
-
- Stadium IA: T1a, N0,
M0
- Stadium IB: T1b, N0,
M0
- Stadium II:
T2, N0, M0
- Stadium III:
- T3, N0-2, M0;
- T1-2, N, M0;
- T1-2, N2, M0
- Stadium IV:
- jedes T4,
- jedes N3,
- jedes M1
Zwerchfellkrankheiten
- Zwerchfellhochstand
einseitig
- Zwerchfellhochstand
beidseits
- Zwerchfelltiefstand
einseitig
- Zwerchfelltiefstand
beidseits
- Agenesie
- Hiatushernie
- traumatische
Hernie
Zwerchfellhochstand
einseitig, Thoraxbild:
- vorgetäuscht durch
traumatische Zwerchfellhernie:
- Klärung durch
Kontrastmittelfüllung des Magens. Die rechtsseitige Hernie
ist schwer abzuklären - evtl. MR mit koronaren und sagittalen
Schichten
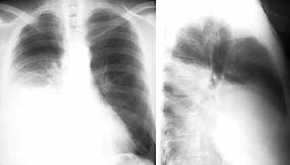
- scheinbarer
Zerchfellhochstand rechts durch in den Thoraxraum herniierte
Leber
- vorgetäuscht durch
subpulmonalen Erguß:
- Klärung durch Sonographie
oder Thorax in Seitenlage und horizontalem
Strahlengang

- subpulmonaler
Erguß (bei kardialer Dekompensation)
- Skoliose:
- Zwerchfell steht auf Konkavseite
höher
- Leberprozeß (Fettleber,
Leberzysten, -tumor, -metastasen: Klärung durch
Sonographie
- subphrenischen Abszeß, oft
postoperativ
- oft gleichzeitig
Pleuraerguß, basale Minder- belüftung oder
Infiltrat.
- Flüssigkeit, evt. mit
Lufteinschlüssen (siehe CT-Zeichen bei
"Pleuraerguß")
- schmerzbedingt durch Pleuritis,
Pneumonie, Infarkt:
- verminderte
Beweglichkeit,
- pulmonale oder pleurale
Verschattung
- Phrenikusparese
- geringe, keine oder gegensinnige
(paradoxe) Beweglichkeit beim Schnupfversuch,
- dabei Verlagerung des
Mediastinums zur gesunden Seite,
- hiläre
Raumforderung
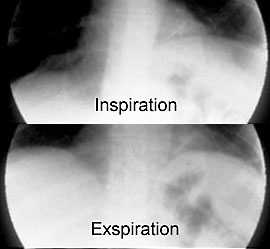
- Phrenikusparese
links
- Lungenhypoplasie (einseitiges
Emphysem, einseitig helle Lunge,
Swyer-James-Syndrom:
- einseitig helle Lunge
- einseitig rarifizierte
Gefäßmuster (DD embolischer
Verschluß)
- einseitig hypoplastischer
Hilus
- paradoxe
Zwerchfellbewegung
- Mediastinalverlagerung zur
gesunden Seite
Zwerchfellhochstand
beidseits, Abdomenübersicht und CT:
- Aszites:
- homogene abdominelle
Transparenzminderung,
- Distanzierung des Leberrandes von
der lateralen Bauchwand
- großer intraabdomineller
Tumor:
- unscharfe Verschattung auf der
Abdomenübersichtsaufnahme
- Verdrängung der
Darmgastransparenzen
- Schwangerschaft: fragen! fragen!
fragen!
Zwerchfelltiefstand
einseitig, Thoraxbild:
- Pneumothorax
- Überblähung bei
Fremdkörperaspiration
- Mediastinalwandern
- hypertransparenter Bezirk auf
Exspirationsaufnahme
Zwerchfelltiefstand
beidseits bei Emphysem, Thoraxbild:
Agenesie,
Thoraxbild:
- Lebereventration: sonographisch
Darstellung von Leberstrukturen in der rechten
Thoraxhälfte
- linksseitig: luftgefüllte
Darmschlingen in der Thoraxhöhle
Hiatushernie,
Thoraxbild:
- im Thoraxbild im Herzschatten
faustgroße Verdichtung, von der oft aber nur der
Flüssigkeitsspiegel und Luftkuppel sichtbar sind
- im Thoraxseitenbild hinter dem
Herzschatten glatt abgegrenzte dichte oder transparenzerhöhte
Struktur
- Mediastinalverschiebung zur
gesunden Seite
- fehlende Magenblase im linken
Oberbauch
- im Zweifelsfall Durchleuchtung
und Magenfüllung mit Kontrastmittel oder Gas
(Brausepulver!)
|
DD:
bronchogene Zyste: liegt
infrakarinal
neurogener
Tumor: liegt im hinteren
Mediastinum
Lungensequester:
liegt links paravertebral, typisches
Gefäßmuster
Perikardzyste:
rechts gelegen.
|
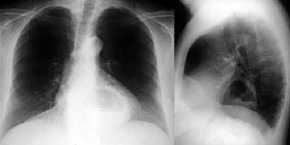
- herniierter
Magen
traumatische
Hernie, (siehe
Thoraxverletzungen):
Herz-
und Gefäßkrankheiten
- Linksherzinsuffizienz
- Linksherzdekompensation
- Mitralklappenstenose
- Mitralklappeninsuffizienz
- Aortenklappenstenose
(erworbene)
- Aortenklappeninsuffizienz
- Aortitis
siphylitica
- Aortenaneurysma
- Aortendissektion
- Aortenruptur
- pulmonale
Hypertonie
- Cor pulmonale,
Stadien
- Lungenembolie,
akute
- Lungenembolie,
chronische
- Lungenödem,
interstitielles
- Lungenödem,
alveoläres
- Lungenödem,
kardial oder Volumenüberlastung
- ARDS
Linksherzinsuffizienz,
Thoraxbild:
- ausladender linker
Herzrand
- vergrößerter
Herzthoraxquotient
- Einengung des
Retrokardialraumes
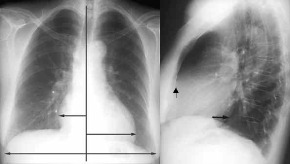
- Linksherzvergrößerung
(und Rechtsherz-Vergrößerung mit Anhebung der re
Ausflußbahn), Herzmaße. Kompensierte
Herzinsuffizienz.
Linksherzdekompensation,
Thoraxbild:
- Oberlappengefäße
weiter als Unterlappengefäße
(Kranialisation)
- Kerley-B-Linien (auch bei
chronischer Stauung)
- Manschettenphänomen
- Pleuraergüsse
- fleckige Verschattungen
(intraalveoläre Flüssigkeit)
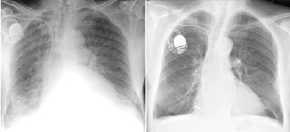
- Dekompensation und
Rekompensation
-
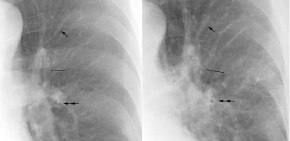
- Dekompensationszeichen:
erweiterte OL-Gefäße (<-), Manschettenbildung
(<<-) und Gefäßunschärfe
(--).
-
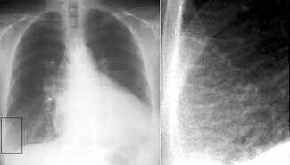
- Kerley-B-Linien
Mitralklappenstenose,
Thoraxbild:
- Mitralsegelverkalkungen
- prominentes
Pulmonalissegment
- kleiner Aortenknopf
- Vorhofkernschatten im pa-Bild
durch vergrößerter linken Vorhof
- evtl. Verkalkungen der
Vorhofwand
- infrakarinal nach dorsal
ausladende Kontur des linken Vorhofes im Seitenbild
- Verdrängung des
Ösophagus nach dorsal auf der Seitenaufnahme durch den linken
Vorhof
- vergrößerter
Herzthoraxquotient (vergrößerter rechter Ventrikel wird
links randbildend)
- Einengung des Retrosternalraumes
durch den vergrößerten rechten Ventrikel
- Kranialisation
- Kerley-B-Linien (interstitielles
Ödem)
- Manschettenphänomen
(interstitielles Ödem)
- perihiläre Unschärfe
(interstitielles Ödem)
- grobfleckige Verdichtungen
(alveoläres Ödem)
Mitralklappeninsuffizienz,
Thoraxbild:
- gering ausgeprägte Zeichen
einer pulmonalen Hypertonie
- infrakarinal nach dorsal
ausladende Kontur des linken Vorhofes im Seitenbild
- Verdrängung des
Ösophagus nach dorsal auf der Seitenaufnahme
- Einengung des Retrokardialraumes
im Seitenbild durch den linken Ventrikel
(Cava-Dreieck)
- Aufspreizung der Karina im
pa-Thoraxbild durch den linken Vorhof
- "Vorhofkernschatten" auf der
pa-Aufnahme durch den linken Vorhof
- Vergrößerung des
Herzthoraxquotienten > 0,5 durch Vergrößerung des
linken und rechten Ventrikels
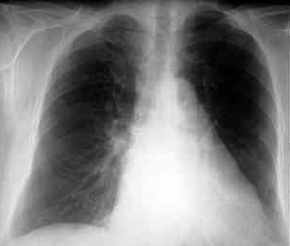
- mitralkonfiguriertes
Herz
Aortenklappenstenose
(erworbene), Thoraxbild:
- poststenotische Dilatation der
Aorta ascendens (keine Korrelation zur Schwere der
Erkrankung)
- wegen konzentrischer Hypertrophie
erst spät linksventrikuläre
Vergrößerung
- vergrößerter
Herzthoraxquotient
- Einengung des
Retrokardialraumes
- Aortenklappenverkalkung
- Mitralringverkalkung
Aortenklappeninsuffizienz,
Thoraxbild:
- Linksherzvergrößerung,
zunächst ohne Lungenveränderungen:
- vergrößerter
Herzthoraxquotient
- Einengung des
Retrokardialraumes
- normale Aorta bei
Klappenerkrankung
- dilatierte Aorta bei
Aortenerkrankungen
- elongierte Aorta
- verstärkte Pulsationen
entlang der gesammten Aorta
Aortitis
siphylitica, Thoraxbild und CT:
- konzentrischer Wandverdickung der
Aszendens
- Verkalkungen an der
Aszendens
Aortenaneurysma,
Thoraxbild:
- Mediastinalerweiterung
- weiter Aortenbogen
- im Verlauf plötzlich
auftretende Doppelkontur am Aortenbogen
- Verdichtung im Verlauf der Aorta
descendens
CT oder MRT:
- Kalibersprung im
Gefäßverlauf;
- Abgrenzung des durchströmten
Lumens oder einer dissezierten Intima (im CT durch KM
i.v.)
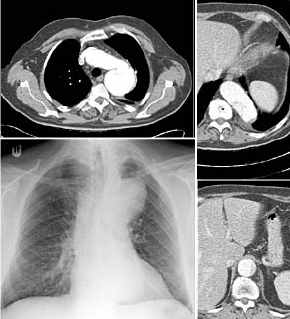
- Aortenaneurysma
Aortendissektion,
Thoraxbild:
- Auf Verlaufsfilmen
einwärtsverlagerung von Wandverkalkungen
- Differenz der Weite der
aufsteigenden und absteigenden Aorta
- Mediastinalverbreiterung (meist
schon Zeichen der Ruptur)
- Herzvergrößerung
- linksbasaler
Erguß
- Unterlappenatelektase
links
computertomographisch oder
magnetresonanztomographisch:
- Verlegung des
Aortenlumens
- losgelöste Intima
(flottierendes Intimasegel)
- Darstellung des falschen
Lumens
- evtl. Ruptur mit Ausbreitung des
Blutes ins Mediastinum oder Herzbeuteltamponade bei rupturierter
A. ascendens (dann kein Mediastinalhämatom)
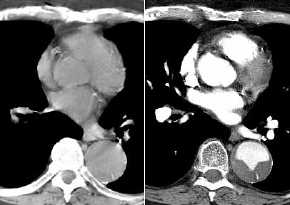
- Aortendissektion
Aortenruptur,
(siehe Thoraxverletzungen):

- Aortenruptur
pulmonale
Hypertonie, Thoraxbild:
- Rechtsherzverbreiterung
- der Pulmonalisknopf am linken
Herzrand wird prominent
- Anhebung der rechten
Ausflußbahn im Seitenbild (das Herz tangiert mehr als 1/3
der Sternumrückfläche)
- erweiterte rechte A. pulmonalis
intermedia (Normalwert Männer 10-16mm, Frauen
9-15mm)
- Kalibersprung der zentralen zu
den Segmentlungenarterien; die Hili sehen aus wie
amputiert
- starke
Gefäßrarefizierung in den peripheren 2 cm des
Lungenparenchyms
- Verbreiterung der V. azygos
über 7mm.
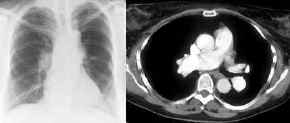
- pulmonale
Hypertonie
Cor
pulmonale, Stadien im Thoraxbild:
- Herz normal
groß
- weite zentrale
Pulmonalarterien
- prominentes
Pulmonalissegment
- Hilusamputation
(Kalibersprung)
- Herz grenzwertig
groß
- teilweise Einenegung des
Retrosternalraumes
- diskrete Vergrößerung
des rechten Vorhofes
- Herz linksverbreitert, rechter
Ventrikel links randbildend
- vollständige Einenegung des
Retrosternalraumes
- Einengung des Retrokardialraumes
durch den verlagerten, aber normalgroßen linken
Ventrikel.
- Rechtsverbreiterung durch
deutlich vergrößerten rechten Vorhof
- progrediente Linksverbreiterung
(additive Linksdekompensation)
- rechtsseitiger
Pleuraerguß
- Stauung und Verbreiterung der
Cava superior
- rechtsseitiger
Zwerchfellhochstand durch Stauungsleber bzw. Aszites.
Lungenembolie,
akute, Thoraxbild, direkte Zeichen:
- fokale oder diffuse
Gefäßengstellung distal des Verschlusses
(Westermark-Zeichen)
- Erweiterung des
Gefäßes durch den Thrombus
- abrupter Kalibersprung der
Gefäßdicke distal des Verschlusses ("knuckle
sign")
- Zeichen des pulmonalen Hochdrucks
wie
- Erweiterung der zentralen
Pulmonalgefäße,
- der rechten
Ausflußbahn,
- der V. cava superior
und
- der V. azygos;
- Cor pulmonale
Thoraxbild, indirekte Zeichen
(Treffsicherheit 30-40%!):
- segmentale oder lobäre
Verdichtung, manchmal keilförmig mit abgerundeter Spitze
hiluswärts ("Hampton hump") durch entzündliches
Infiltrat, weit häufiger aber durch Einblutung,
- kein Bronchopneumogramm, da die
Alveolen blutgefüllt sind,
- Pleuraerguß, oft
blutig,
- Lungenvolumenminderung mit
Zwerchfellhochstand (Surfactant-Mangel? schmerzreflektorische
Zwerchparese?),
- gelegentlich
Einschmelzungshöhle durch Nekrose,
- im Heilungsverlauf "Abschmelzen"
des Hampton hump von der Peripherie her (andere Infiltrate lockern
sich insgesamt auf),
- Plattenatelektase
(Surfactantmangel?), Dystelektase
- bandartige fibrotische Narbe mit
Einziehung ("Invagination") der Pleura
- Dilatation des rechten Vorhofes
(mehr als 5 cm rechts der Mittellinie ausladend)
- Erweiterung der Cava
superior
- Erweiterung der Vena azygos
über 7 mm
Angiographie (von CT als
Goldstandard abgelöst):
- abrupter
Gefäßabbruch,
- inkompletter
Gefäßabbruch mit Kuppelzeichen: der Thrombus wölbt
sich kuppelartig in das noch nicht verschlossene
Gefäßlumen vor,
- Gefäßerweiterung
proximal des Verschlusses,
- Gefäßrarifizierung,
- verlängerte arterielle Phase
durch Abstrombehinderung,
- keilförmiger Defekt in der
Parenchymphase,
- fehlende venöse
Gefäße im betroffenen Segment.
- Lungenembolie linker
UL; DSA
computertomographisch:
- direktes Zeichen:
Thrombusdarstellungim Gefäßlumen, z.T.
umspült
- direktes Zeichen:
Gefäßabbruch
indirekte
Zeichen:
- weite zentrale
Pulmonalarterie
- erweiterter rechter Ventrikel mit
bogiger Verlagerung des Septum interventrikulare nach
links
- pleuraständige dreieckige
Verdichtung von Infarkt oder Parenchymblutung,
- periphere Verdichtung mit
Verbindung zu einer Pulmonalarterie,
- periphere Dichteanhebung nach
Kontrastmittelbolus,
- Erweiterung der Cava superior und
inferior
- Erweiterung der Vena azygos
über 7 mm
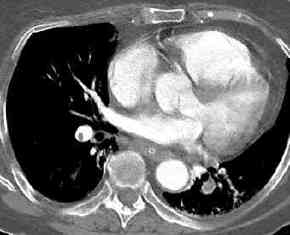
- Emboli in beiden
Unterlappenarterien
-
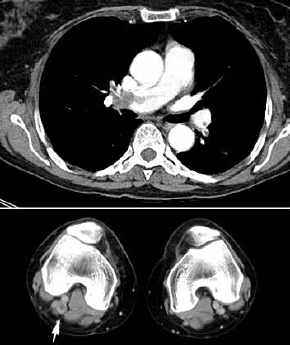
- Lungenembolie rechts
mit Thrombose der V. fem. re
Lungenembolie,
chronische, computertomographisch:
- verengte, rarifizierte periphere
Gefäße
- bei alten Embolien
Mosaik-Oligämie durch unterschiedliche Durchblutung von
Lungenarealen (HRCT), wobei die dichteren Areale dem normal
perfundierten Parenchym entsprechen
- Gefäßirregularitäten
- verdicktes Myokard des rechten
Ventrikels
Lungenödem,
interstitielles, Thoraxbild:
- Kerley-Linien
- Kerley-A: lange, feine Linien vom
Hilus aus in die Oberfeldern
- Kerley-B: kurze, horizontale
Linien senkrecht zur Pleura oberhalb der kostophrenischen
Winkel
- Kerley-C: spinnwebenartige Linien
über der gesamten Lunge
- verdickte Wand orthograd
getroffener Bronchien: "Manschettenphänomen"
- perihiläre
Unschärfe
- unscharfe
Gefäßzeichnung
- erhöhte Dichte in
Lungenunterfeldern
- kleine
Winkelergüsse
|
DD:
Pneumonie: Klinik, keine
Herzvergrößerung, wenig Ergüsse
Lymphangiosis
carcinomatosa:
Tumoranamnese, mediastinale/hiläre
LK-Vergrößerung
|

- interstitielles
Lungenödem
Lungenödem,
alveoläres, Thoraxbild:
- Verplumpung und Unschärfe
der Hili,
- von der Hilusregion sich nach
peripher ausbreitende Trübung,
- neben homogener Trübung auch
fleckiges, alveoläres Muster,
- fast immer mit interstitiellem
Ödem zusammen. Dieses geht aber nicht zwangsläufig dem
alveolären Ödem voraus,
- rasche Rückbildung unter
Therapie innerhalb von 6 Stunden, anders als
Infiltrat,
- Einseitigkeit ist möglich
bei Seitenlage des Patienten.
|
DD:
ARDS: selten
Pleuraerguß, Beatmung notwendig, Ödem lagerungs
unabhängig, selten Ergüsse,
Pneumonie:
Klinik, keine
Herzvergrößerung
Hämorrhagie:
Herzgröße normal, kein Erguß, nicht
lagerungsabhängig
|
- alveoläres
Lungenödem
Lungenödem,
kardial oder Volumenüberlastung, Thoraxbild und
CT:
- erweiterte
Oberlappenvenen
- perihiläre
Dichteanhebung
- verdickter Gefäßbaum
mit fleckigen und zusammenfließenden cm-großen
Verdichtungen
- schmetterlingsförmige
Verdichtung ausgeprägter als auf Thoraxaufnahme
- Volumenbelastung.
Gefäßaufweitung ohne
Herzvergrößerung.
- Ödem bei
kardialer Dekompensation siehe dort
ARDS,
"Schocklunge", (siehe
Thoraxverletzungen):
Substanzen,
die Krankheiten verursachen: nach
Substanzen alphabetisch geordnet
unspezifische Zeichen bei
Einwirken toxischer Substanzen:
- diffuse alveoläre
Verschattung (durch Lungenödem)
- diffuse interstitielle
Verschattung (durch Fibrose)
- umschriebene alveoläre
Verschattungen (durch Infiltrate)
- Lungenrundherde
- mediastinale und hiläre
Verbreiterung (durch mediastinale und hiläre
Lymphome)
- Randsinusausrundung (durch
Pleuraergüsse und Schwielen)
- Herzvergrößerung
(durch Perikarditis und Kardiomyopathie)

- toxisches
Lungenödem durch Drogen
Adriamycin
Amiodaron
- alveoläre
Infiltrate
- im CT haben die Herde
erhöhte Dichte wegen Jodakkumulation aus dem
Medikament
- Pleuraergüsse
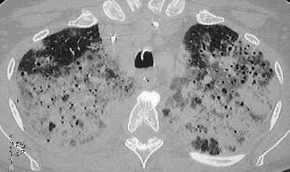
- Amiodaron
(Cordarex)-Lunge
-
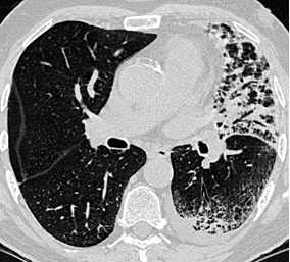
- Amiodaron
(Cordarex)-Lunge
Ammoniak
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Antikoagulantien
- Diffuse alveoläre
Verdichtungen durch Lungeneinblutung
- Perikarderguß
Ara-C
bakterielle
Endotoxine
Bleomycin
- Knoten
- subpleurale Linien
- treten 2-3 Monate nach
Therapiebeginn auf
- Bleomycin-Lunge
Bromocriptin
- Pleuraergüsse
- Pleurafibrosen
Busulfan
- streifige, gelegentlich knotige
Verdichtungen
- 3-4 Jahre nach Therapiebeginn und
dosisabhängig
- partielle oder vollständige
Rückbildung nach Absetzen der Medikation (also keine echte
Fibrose!)
Carbamate
Carmustin
- radiol. Zeichen treten viel
später auf als klinische Symptome
- beidseits basale streifig-knotige
Verdichtungen
- Spontanpneumothorax
Chlomiphenzitrat
Chlorgas
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Chlorpromazin
- Pleuraergüsse eines
systemischen Lupus erythematosus
- Perikarderguß
Cyclophosphamid
- Perikarderguß
- Kardiomyopathie
Cyclosporine
- einzelne oder multiple
Lungenherde
- mediastinale und hiläre
Lymphknotenvergrößerung.
Goldsalze
Hydralazinhydrochlorid
- Pleuraergüsse eines
systemischen Lupus erythematosus
- Perikarderguß
Hydrochlorothiazid
(HCT)
- in Einzelfällen
alveoläre Infiltrate
Hydrogensulfid
Interleukin-2
Isoniazid
- Pleuraergüsse eines
systemischen Lupus erythematosus
- Perikarderguß
Kokain
- Lungenödem
- Kardiomyopathie
Menocil
- Rechtsherzverbreiterung
- der Pulmonalisknopf am linken
Herzrand wird prominent
- Anhebung der rechten
Ausflußbahn im Seitenbild (das Herz tangiert mehr als 1/3
der Sternumrückfläche)
- erweiterte rechte A. pulmonalis
intermedia (Normalwert Männer 10-16mm, Frauen
9-15mm)
- Kalibersprung der zentralen zu
den Segmentlungenarterien; die Hili sehen aus wie
amputiert
- starke
Gefäßrarefizierung in den peripheren 2 cm des
Lungenparenchyms
- Verbreiterung der V. azygos
über 7mm.
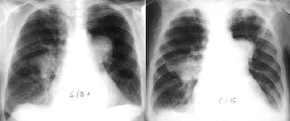
- pulmonale Hypertonie
durch Menocil, 6-Jahre Verlauf bei 72-jähriger
Patientin
Methotrexat
- Fibrose: streifige,
netzig-knotige oder nur knötchenförmige
Verdichtungen
- Pleuraerguß
(selten)
- vorübergehende Hilus- und
Mediastinallymphknotenvergrößerung (selten)
Methyldopa
- Pleuraergüsse eines
systemischen Lupus erythematosus
- Perikarderguß
Methysergid
- Pleuraergüsse
- Pleurafibrosen
- Retroperitonealfibrose
- Perikarderguß
- Perikardfibrose
mineralische
Öle
- Lipoidpneumonie,
Feuerschluckerpneumonie mit
- knotigen Veränderungen
(Paraffinome), meist in Unterlappen
- selten verminderte Dichte im
CT
Morphin
Myeleran
- streifige, gelegentlich knotige
Verdichtungen
- 3-4 Jahre nach Therapiebeginn und
dosisabhängig
- partielle oder vollständige
Rückbildung nach Absetzen der Medikation (also keine echte
Fibrose!)
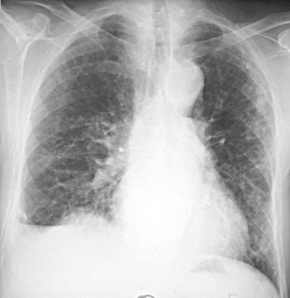
- Myeleran-Lunge
Nitogendioxid-Gas
Nitrofurantoin
- meist in den Unterfeldern
beidseitige interstitielle Verdichtungen
- "wandernde" pulmonale Infiltrate,
meist in den Oberfeldern.
- Fibrose bei chronischem
Verlauf
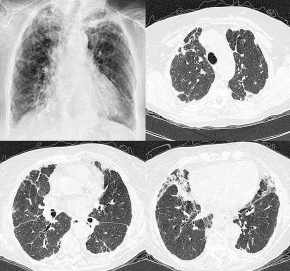
- Nitrofurantoin-Lunge
OKT3
Ozon
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Paraquat
Penicillamin
- Diffuse alveoläre
Verdichtungen durch Lungeneinblutung
Penicilline
- "wandernde" pulmonale Infiltrate,
meist in den Oberfeldern.
Pergolidmesilat
- Pleuraergüsse
- Pleurafibrosen
- Perikarderguß
Pflanzenschutzmittel
Phenytoin
- generalisierte gutartige
Lymphadenopathie, verschwindet bei Absetzen des Medikamentes, aber
auch -
- malignes Lymphom
Phosgen
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Procainamid
- Pleuraergüsse eines
systemischen Lupus erythematosus
- Perikarderguß
Quecksilberdämpfe
Quinidin
- Diffuse alveoläre
Verdichtungen durch Lungeneinblutung
Sauerstoff
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Salizylat
Schwefeldioxid
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Stickstoffdioxid
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
Sulfonamide
- "wandernde" pulmonale Infiltrate,
meist in den Oberfeldern.
trizyklische
Antidepressiva
Toluylen-Isocyanat
- Bronchiolitis
- evtl. chronische
Bronchitis
- Lungenödem
chemisch
induzierte Krankheiten
Asthma: Aspirin, Neostigmin,
Propanolol,
Bronchiolitis: Ammoniak,
Chlorgas, Ozon, Phosgen, Sauerstoff, Schwefeldioxid,
Stickstoffdioxid, Toluylen-Isocyanat
chronische Bronchitis:
Ammoniak , Chlorgas, Ozon, Phosgen, Sauerstoff, Schwefeldioxid,
Stickstoffdioxid, Toluylen-Isocyanat
Fibrose: Goldsalze,
Methotrexat, Nitrofurantoin,
Granulome: Methotrexat,
Mineralöle, Nitrofurantoin, Talkum
Hämorrhagie:
Antikoagulantien, Östrogene, Penicillamin, Quinidin,
Hypersensitivitätsreaktionen:
Bleomycin, Methotrexat, Procarbazin
Hypertonie, pulmonale:
Menocil,
Infiltrate, alveoläre :
Amiodaron, Hydrochlorothiazid (HCT),
Quecksilberdämpfe,
Infiltrate, "wandernde"
pulmonale, meist in den Oberfeldern: Nitrofurantoin, Penicilline,
Sulfonamide,
Kardiomyopathie:
Adriamycin, Cyclophosphamid, Kokain,
Knoten: Bleomycin, Busulfan,
Carmustin, mineralische Öle, Myeleran,
Lipoidpneumonie: mineralische
Öle
Lungenherde, einzelne oder
multiple: Cyclosporine,
Lungenödem: Ammoniak,
Ara-C, Aspirin, Carbamate, Chlorgas, Cytosinarabinosid,
bakterielle Endotoxine, Heroin, Hydrochlorothiazid,
Hydrogensulfid, Interleukin 2, Kokain, Kontrastmittel,
trizyklische Antidepressiva, Morphin, Nitogendioxid-Gas, OKT3, Ozon,
Paraquat, Pflanzenschutzmittel, Phosgen, Sauerstoff, Salizylat,
Schwefeldioxid, Stickstoffdioxid, Toluylen-Isocyanat
Lupus erythematodes, systemischer
: Chlorpromazin, Hydralazin, Isoniazid, Procainamid,
Lymphknotenvergrößerungen:
Cyclosporine, Methotrexat, Phenytoin,
Parenchymverkalkung: Vitamin
D
Perikarderguß:
Antikoagulantien, Chlorpromazin, Cyclophosphamid,
Hydralazinhydrochlorid, Isoniazid, Methyldopa, Methysergid,
Pergolidmesilat,
Perikardfibrose: Methysergid,
Phospholipidose: Amiodaron
Pleuraergüsse: Amiodaron,
Bromocriptin, Chlorpromazin, Hydralazinhydrochlorid, Isoniazid,
Methotrexat, Methyldopa, Methysergid, Pergolidmesilat,
Procainamid,
Pleura-, Mediastinalfibrose:
Bromocriptin, Ergonovin, Ergotamin, Metysergid, Pergolidmesilat,
Rechtsherzverbreiterung:
Menocil
Retroperitonealfibrose:
Methysergid,
spastische Bronchitis:
Penicillamin, Sulfasalazin
Spontanpneumothorax:
Carmustin
streifige Verdichtungen:
Busulfan, Carmustin, Myeleran, Nitrofurantoin
subpleurale Linien:
Bleomycin
Vaskulitis: Kromolynnatrium,
Penicillin, Sulfonamid,
DD Kalkherde in der
Lunge
Ghon-Herd: verkalkter
tuberkulöser Primäraffekt.
Ranke-Primärkomplex:
Ghon-Herd mit scholligen Verkalkungen der hilären Lymphknoten,
hantelförmig durch Narbenstränge, die die beiden Herde
verbinden.
Tuberkulöse
Spitzenherde
Tuberkulom:
fleckig verkalkt oder bis pflaumengroße Rundherde.
Tuberculosis
dissiminata densa: erbsgroße dichte Herde über allen
Lungenfeldern.
Verkalkte
Lungennarben nach karnifizierenden Pneumonien, Infarkten und
Hämatomen.
Histoplasmose;
oft mit verkalkten hilären Lymphknoten.
Varizellenpneumonie
Kalkschatten diffus über allen Lungenfeldern, keine
Hiluslymphknotenverkalkungen.
Parasitosen
(Zystizerkose, Billharziose, Paragonimiasis, Urocephalus armliatus,
Echinococcuszysten.
Sarkoidose:
selten verkalkte Hiluslymphknoten.
Bronchiolith
häufig mit Bronchiektasen vergesellschaftet.
Kavernolit
Verkalkter
Rundherd (Tuberkulome, Hamartome, Zysten, Metastasen,
Karzinome).
Pulmonalarteriensklerose
bei langjährigem pulmonalen Hypertonus.
Thrombembolie
Hämosiderose:
kleine Granulome in den Unterfeldern, entzündliche Reaktion auf
kleine Parenchymblutungen.
Tuberöse
Sklerose: erbsgroße schollige Kalkherde in den
Unterfeldern.
Trachealbronchialknorpelverkalkungen
bei alten Menschen.
Pneumokoniose
(Eierschalenhilus).
Metalldichte
Schatten und Kontrastmittelablagerungen, z.B. Quecksilber,
Knochenzement nach Vertebroblastie, aspiriertes Barium
Metabolische
Kalzifikation bei primärem und sekundärem
Hyperpareiothysmus, hypervitaminose Sarkoidose,
Kalziumtherapie.
Sklerodermie:
miliare pulmonale Kalkherde.
Alveoläre
Mikrolithiasis
Idiopathische pulmonale
Ossifikation: vorwiegend bei älteren Männern,
netzförmige Kalkeinlagerungen. Davon abzugrenzen sind
Pleuraverkalkungen wie Pleuraschwarten nach Pleuritis, Empyem oder
Hämatothorax, Pleuraplaques im Rahmen einer Asbestose, sowie
Talkose.
Vor
Gebrauch lesen:
Die Liste erhebt keinen Anspruch auf
Vollständigkeit. Sie wurde nach bestem Wissen zusammengestellt
und soll medizinischem Fachpersonal das über entsprechendes
Wissen verfügt als Erinnerungshilfe dienen. Sie ersetzt kein
Fachbuch. Jeder Anwender muß für sich die Richtigkeit der
Angaben überprüfen. Mögliche Fehler oder
Ergänzungen bitte umgehend mitteilen.
Diese Zusammenstellung ist kein
Ratgeber für Laien. Der Autor haftet nicht für
Schäden, die aus dem Gebrauch entstehen.
H.-H. Jend
Kopieranleitung:
Hochgeladenen Text mit Bildern auf
eigenen Rechner als .htm-Datei kopieren und Dateinamen geben.
Vor
Gebrauch lesen!
iSilo
beschaffen und
einrichten.
Datei auf iSilo ziehen und
konvertieren lassen
Beim nächsten Hotsync wird die
Datei automatisch in den Handheld übernommen.
Handheld in der Kitteltasche? Peppen Sie ihn auf:
- TraumaRad
- Handheld!
- Definitionen, hardware,
Frakturtypen, Epiphysenfugenschluß, 100 Schemata für
den Radiologen am Trauma-Platz.
-
Als Webseiten unter
www.jend.de:
- Die Lunge im Netz
(Lehrbuch)
- Lehrsammlung
Lungen-Röntgenbilder
- Radiologie von
Gesichtsschädelfrakturen
- Malerei von Beatrice
Dettmann
-
- email:

- (ist etwas mühselig
abzutippen, aber gut gegen Spams)
27.1.07
